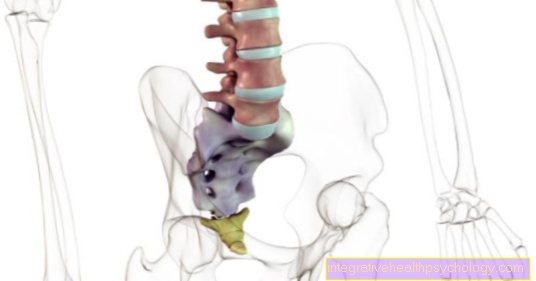
MPOC
introduction
La maladie pulmonaire obstructive chronique est la maladie respiratoire la plus courante en Allemagne. Les personnes atteintes de MPOC souffrent d'une maladie pulmonaire obstructive chronique. Bronchopneumopathie chronique obstructive).
Ce terme décrit un groupe de maladies pulmonaires, toutes associées à un rétrécissement croissant des petites voies respiratoires. La BPCO est favorisée par les noxae par inhalation, comme la cigarette.

Symptômes de la MPOC
Les personnes touchées souffrent des deux principaux symptômes:
- Toux (avec expectoration) et
- Essoufflement lié à l'exercice
La BPCO est généralement précédée d'une bronchite chronique bien avant. Pendant ce temps, les personnes touchées ont une toux persistante avec des expectorations (= sécrétion crachée). Cette expectoration se produit principalement le matin. Cependant, si la quantité de crachats semble être très importante («une poignée»), d'autres maladies pulmonaires doivent être recherchées d'urgence.
Dans le cours ultérieur, il y a un essoufflement dépendant de l'exercice, qui conduit également au diagnostic de BPCO, car cela reflète les changements irréversibles dans les poumons. L'essoufflement croissant dû aux modifications progressives du tissu pulmonaire entraîne d'autres effets sur d'autres systèmes organiques au cours de la maladie. Cela se traduit par une réduction des performances physiques.
En savoir plus sur le sujet: Symptômes de la MPOC
Essoufflement dans la MPOC
L'essoufflement est le symptôme typique de la MPOC. En outre, il existe souvent une toux chronique, que de nombreuses personnes atteintes ne perçoivent pas initialement comme un symptôme grave de la maladie.
Chez presque toutes les personnes touchées, l'essoufflement ne survient initialement que lors d'un effort physique et est donc souvent interprété comme un manque de forme physique et une mauvaise forme physique.
Cependant, si de plus grandes parties des poumons sont touchées, les personnes atteintes souffrent d'essoufflement, même au repos. En raison de l'obstruction (rétrécissement) des voies respiratoires, vous ne parvenez pas à expirer suffisamment d'air. Une grande quantité d'air respirable pauvre en oxygène reste dans les poumons, c'est pourquoi le corps ne peut plus absorber suffisamment d'oxygène.
Quel est le cours général de la MPOC?
En règle générale, la BPCO commence insidieusement et ne devient généralement apparente qu'après un certain temps.
Au début de la maladie, seule une toux chronique est initialement perceptible, causée par une irritation permanente des voies respiratoires. Plus tard, des expectorations, qui surviennent principalement le matin, sont ajoutées à la toux. Ensuite, vous remarquez un essoufflement, qui survient particulièrement lors d'un effort physique.
Le temps qu'il faut pour que les symptômes individuels deviennent perceptibles diffère d'une personne à l'autre et dépend de l'âge, des polluants inhalés et de nombreux autres facteurs physiques.
Plus la BPCO persiste, plus le symptôme de l'essoufflement devient fort. Au début, il n'est perceptible que pendant l'activité physique, mais plus tard, il s'agit d'un essoufflement permanent, qui à un moment donné doit être traité avec de l'oxygène.
Le manque d'oxygène provoque d'autres symptômes: soi-disant cyanose, une décoloration bleuâtre des lèvres et de la peau sous les ongles (comparable aux lèvres bleues quand quelqu'un a froid).
Avec une BPCO de longue date, le cœur est de plus en plus affecté. Il y a une faiblesse surtout dans la moitié droite du cœur.
De plus, l'obstruction persistante des voies respiratoires signifie que l'air inhalé reste de plus en plus dans les poumons. C'est, pour ainsi dire, «gonflé» de plus en plus d'air. Cette condition est également appelée emphysème.
En savoir plus sur le sujet: Évolution de la MPOC
Division de la MPOC en étapes
La BPCO est divisée en différents stades, qui sont basés sur la gravité de la maladie.
Une classification possible divise la maladie en quatre stades différents, qui dépendent des valeurs du test de la fonction pulmonaire. Le stade 1 est le degré de gravité le plus léger, le stade 4 est la forme la plus grave de la maladie.
Alternativement, la classification est basée sur la gravité de l'essoufflement. Cette classification divise la MPOC en niveaux de gravité de 0 à 4.
De plus, il y a la mise en scène qui est étiquetée GOLD A à D. Plusieurs paramètres servent de base à cette classification. Cela comprend les tests de la fonction pulmonaire et les symptômes cliniques.
En savoir plus sur le sujet: Étapes de la MPOC
Étape 1
Le stade 1 de la BPCO est caractérisé par une capacité d'une seconde inférieure à 80% de la valeur cible de la fonction pulmonaire. Pour le test de capacité d'une seconde, le patient prend une profonde inspiration et doit ensuite tout expirer le plus rapidement possible. La proportion d'air qui peut être expirée en une seconde est mesurée et est décisive pour déterminer la fonction pulmonaire.
Le stade 1 est comparable à la classification GOLD A. Dans ce cas, l'essoufflement n'est présent que lors d'un effort physique intense, lors de la marche rapide et lors de la marche en montée. Les symptômes cliniques (toux, crachats, qualité du sommeil) sont peu ou peu restrictifs au quotidien.
Étape 2
Au stade 2, il y a une capacité d'une seconde de 50 à 79%. Cela signifie que dans le test de capacité d'une seconde, les personnes touchées ont pu expirer beaucoup moins d'air que les autres personnes en bonne santé.
Pendant l'exercice, l'essoufflement augmente, raison pour laquelle les personnes touchées marchent plus lentement que leurs pairs. De plus, des pauses sont nécessaires pour marcher normalement. Dans le classement GOLD, l'étape 2 correspond à GOLD B.
La principale différence par rapport à la première étape réside dans la perception significativement accrue de la toux, du sommeil et de la qualité de vie, qui est associée à une restriction dans la vie quotidienne. Aux deux stades, les exacerbations (déraillements) de la maladie ne se produisent pas plus d'une fois par an.
Étape 3
Au stade 3, les tests de la fonction pulmonaire montrent une capacité d'une seconde de 30 à 49%.
En marchant, les personnes touchées doivent faire plus de pauses. Par définition, ces pauses ont lieu après environ 100 mètres de marche et durent quelques minutes. Le stade est comparable à GOLD C. Ces personnes ont deux ou plusieurs exacerbations par an, et ici aussi les symptômes cliniques sont visibles, de sorte qu'ils restreignent la vie quotidienne, bien que de nombreuses tâches quotidiennes puissent encore être gérées normalement.
Étape 4
Le stade 4 est le stade le plus grave de la MPOC. La capacité d'une seconde dans la fonction pulmonaire ne représente que 30% de la valeur cible au stade 4. De plus, les personnes ayant une capacité en une seconde inférieure à 50% et une carence supplémentaire en oxygène nécessitant un traitement (pression d'oxygène 50 mm Hg) sont classées dans cette étape.
Dans la plupart des cas, les personnes touchées peuvent difficilement quitter la maison en raison du grave manque d'air, elles ne sont souvent plus en mesure de prendre soin d'elles-mêmes.
Le stade GOLD D est comparable, là aussi, plus de 2 exacerbations par an sont à prévoir, les symptômes cliniques sont très contraignants au quotidien.
À quoi ressemble le stade final de la MPOC?
La BPCO en phase terminale est déterminée par de graves limitations de la vie quotidienne. Les personnes touchées souffrent souvent d'un essoufflement si grave qu'elles sont à peine capables de quitter la maison. Habituellement, ils ne peuvent plus se débrouiller seuls.
De plus, il existe une sensibilité accrue aux infections, en particulier au stade final. Un simple rhume peut rapidement faire dérailler et entraîner une détérioration potentiellement mortelle.
Le rétrécissement des voies respiratoires fait que beaucoup d'air reste dans les poumons qui ne peut pas être expiré. Ce soi-disant piégeage d'air entraîne un sur-gonflage de la poitrine. De plus, l'air restant dans les poumons n'est pas très riche en oxygène. Cela entraîne non seulement un manque d'oxygène dans tout le corps, mais également une contraction des vaisseaux sanguins dans les sections pulmonaires touchées.
Au stade terminal de la maladie, ce rétrécissement vasculaire peut entraîner une augmentation de la pression dans les poumons. Le cœur doit constamment pomper contre cela. Si les cellules du muscle cardiaque ne peuvent plus compenser ce besoin accru, une insuffisance cardiaque se produit également. Cela affecte particulièrement la moitié droite du cœur.
Plus à ce sujet: MPOC en phase terminale
Conséquences de la MPOC
L'emphysème pulmonaire décrit un remodelage progressif et une dégradation du tissu pulmonaire avec une diminution de la surface d'échange de gaz. La raison en est le rétrécissement (= obstruction) des voies respiratoires. Cela conduit à une expiration difficile avec une inhalation légèrement altérée. Cela conduit à un gonflement excessif des poumons et à des dommages au tissu qui forme les alvéoles.
Leur nombre et leur superficie diminuent ensuite continuellement à mesure que la maladie persiste. De plus, les poisons inhalés (par exemple la fumée de cigarette) entraînent des changements directs dans le tissu pulmonaire et un remodelage supplémentaire des poumons se produit. En raison de la zone d'échange gazeuse réduite, moins d'oxygène peut être absorbé et moins de dioxyde de carbone peut être libéré du sang, ce qui entraîne une carence chronique en oxygène dans le sang. En retour, du dioxyde de carbone nocif s'accumule.
Les modifications des tissus affectent également les vaisseaux pulmonaires, ce qui peut entraîner une hypertension pulmonaire.
Vous pouvez lire à quel point cela peut être dangereux dans notre article: L'hypertension pulmonaire - c'est à quel point c'est dangereux
Thérapie pour la MPOC
Le traitement principal de la MPOC est d'arrêter de fumer ou d'éviter d'autres déclencheurs tels que les vapeurs toxiques. Il y a aussi de l'entraînement physique et de l'activité. Cela favorise les performances physiques et peut au moins ralentir la progression de la maladie. (Cependant, une consultation avec le médecin traitant est ici nécessaire, car en cas d'insuffisance cardiaque avancée, un exercice excessif peut à nouveau être nocif!)
Dans les cours de formation, les personnes touchées apprennent à faire face à leur maladie et des mesures sont enseignées pour aider les personnes touchées à faire face à l'essoufflement, par ex.
- Posture lorsque la respiration est difficile (Siège coach)
- Utilisation du frein à lèvres (technique de respiration qui empêche les alvéoles de s'affaisser)
- Entraînement des muscles respiratoires auxiliaires (non utilisés pendant la respiration normale, peut être activé si nécessaire et soutenir en plus les mouvements respiratoires de la poitrine)
Plus d'informations sur ce sujet: Thérapie de la MPOC
Médicament
Les options de traitement avec des médicaments sont maintenant très diverses. L'administration de différents médicaments peut être conçue en fonction du stade et de la maladie concomitante afin de créer un plan de traitement optimal pour chaque patient. Cependant, ces médicaments ne sont pas capables de guérir la maladie. Jusqu'à présent, il est seulement possible de ralentir la progression de la MPOC.
Fondamentalement, la thérapie comprend généralement des médicaments de base qui sont pris quotidiennement et ont généralement un effet à long terme (Médicaments de base). Il existe également des médicaments qui ne doivent être pris qu'en cas de besoin (Médicament de secours). Ceux-ci sont particulièrement adaptés aux crises de courte durée d'essoufflement et n'ont généralement qu'un effet de courte durée. Les médicaments attaquent différents mécanismes qui conduisent à la BPCO.
Les médicaments qui élargissent les muscles des voies respiratoires, appelés bronchodilatateurs, sont particulièrement importants. Ces médicaments détendent les muscles des voies respiratoires, les élargissant et permettant à plus d'air de les traverser. Des soi-disant sympathomimétiques et parasympatholytiques sont utilisés pour cela. La plupart de ces médicaments sont administrés par inhalation car ils pénètrent ainsi directement dans les poumons et y sont idéalement distribués.
Les deux groupes de médicaments sont disponibles à la fois sous une forme à action courte et à action prolongée. Habituellement, vous commencez la thérapie avec l'un des médicaments. Ceux-ci comprennent le salbutamol, le fénotérol, le bromure d'ipratropium, le salmétérol, le formotérol, le bromure de tiotropium.
Selon la gravité de la maladie, des médicaments de secours d'autres classes de médicaments peuvent également être prescrits. Une thérapie combinée de base avec les médicaments est également possible.
Des stéroïdes et des anti-inflammatoires sont également prescrits pour contrer l'inflammation chronique associée à la BPCO. Les stéroïdes inhalés comprennent le budésonide, la fluticasone et la béclométasone. Le roflumilast est prescrit pour les déraillements répétés, mais il est très riche en effets secondaires. En inhibant une certaine enzyme appelée phosphodiestérase, l'inflammation est contenue d'une part, et les vaisseaux des poumons sont élargis d'autre part.
La théophylline est très rarement utilisée. Cependant, ce médicament a le plus d'effets secondaires et ne doit être utilisé que dans des cas exceptionnels.
En savoir plus sur le sujet: Médicaments utilisés pour traiter la BPCO
Quand les personnes touchées ont-elles besoin d'une oxygénothérapie?
L'oxygénothérapie pour la BPCO peut prendre différentes formes selon les symptômes de la personne concernée. Avec la MPOC, le corps n'est plus en mesure d'absorber suffisamment d'oxygène de l'air.
Les valeurs de référence pour déterminer la teneur en oxygène dans le sang sont la pression partielle d'oxygène et la saturation en oxygène.
La pression partielle d'oxygène est une mesure de la quantité d'oxygène dissous dans le sang. Elle est donnée en unité mmHg (unité historique: une colonne de mercure était auparavant utilisée pour la mesure). La valeur critique à partir de laquelle l'oxygénothérapie serait initiée serait <60 mmHg.
La saturation en oxygène est donnée en pourcentage et indique le pourcentage de globules rouges saturés en oxygène. La plage de référence est ici de 92 à 99%. La valeur critique ici est une saturation inférieure à 90%.
Par conséquent, les personnes qui ont une pression d'oxygène <60 mmHg dans leur sang doivent recevoir un appareil à oxygène. Aux derniers stades de la BPCO, une oxygénothérapie à long terme d'au moins 16 heures par jour est généralement nécessaire.Cependant, il est souvent conseillé de commencer une oxygénothérapie au préalable. Par exemple, de nombreuses personnes s'affaissent avec leur saturation en oxygène dans leur sang lorsqu'elles dorment et ont donc besoin d'une oxygénothérapie la nuit.
Équiper de l'oxygène à un stade précoce a souvent du sens, même avec un effort physique et du sport.
En savoir plus sur le sujet ici: La saturation en oxygène
Administration d'oxygène
Au fur et à mesure que la maladie progresse, l'efficacité de la respiration diminue. Si trop peu d'oxygène est absorbé dans le sang dans les poumons et trop peu de CO2 est libéré dans l'air, ce processus doit être soutenu par une oxygénothérapie.
L'oxygène est ensuite généralement administré pendant au moins 16 heures par jour. A cet effet, les patients reçoivent un dispositif mobile d'oxygène et une canule nasale ou un masque qui délivre en continu l'oxygène au patient. Si les baisses de satiété surviennent principalement la nuit et pendant le sommeil, il existe différentes formes de thérapie pour la nuit.
Ceux-ci peuvent également être utiles pendant la journée en cas de détérioration aiguë. Les masques qui maintiennent les voies respiratoires ouvertes pour soutenir la propre respiration du patient et faciliter l'expiration sont maintenant répandus. (ventilation dite non invasive). Un séjour dans un laboratoire du sommeil est nécessaire pour initier cette thérapie.
Vous pourriez également être intéressé par ce sujet: Exercices de respiration pour la MPOC
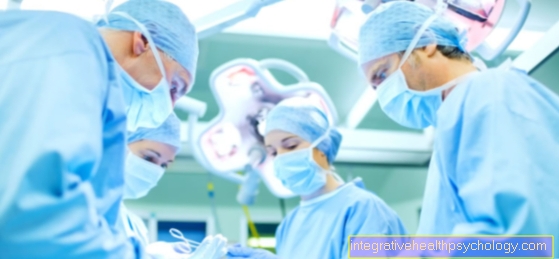
Une opération aide-t-elle avec la MPOC?
La chirurgie n'est pas une mesure thérapeutique courante pour la BPCO. Le problème principal dans cette condition est les voies respiratoires. Ceux-ci ne peuvent pas être opérés de manière à être moins rétrécis.
Un problème associé à la MPOC est l'expiration réduite de l'air des poumons. De cette manière, beaucoup d'air pauvre en oxygène reste emprisonné dans les poumons et l'organe se gonfle trop. Dans de tels cas, l'installation de soi-disant valves pulmonaires peut aider.
Une transplantation pulmonaire est également une option pour certaines personnes atteintes de MPOC en dernier recours.
Mesures opérationnelles
Des mesures chirurgicales peuvent également être envisagées pour un petit groupe de malades.
La bronchoscopie (échantillon pulmonaire) est une procédure qui peut être utilisée. Un tube avec une caméra à l'extrémité est inséré dans la trachée et le médecin peut évaluer les voies respiratoires sur un écran. Cette méthode est très appropriée pour insérer des valves qui peuvent rouvrir les voies respiratoires rétrécies. Ces valves permettent à l'air de s'échapper des sections sur-gonflées des poumons. De cette manière, les sections qui étaient auparavant sur-gonflées deviennent plus petites et les sections saines des poumons peuvent mieux se dilater à nouveau.
Une transplantation pulmonaire peut également être réalisée si la BPCO est très avancée. La transplantation d'un poumon peut améliorer considérablement la qualité de vie, mais elle est également associée à de nombreux risques et à l'utilisation à vie de médicaments puissants avec en conséquence de nombreux effets secondaires.
Le pronostic et les complications de la BPCO
Le rétrécissement (obstruction) des voies respiratoires est généralement progressif et conduit à des limitations physiques croissantes. Le remodelage du tissu pulmonaire met le cœur à rude épreuve, car il doit maintenant pomper contre le tissu pulmonaire modifié. Cela réagit avec un élargissement du tissu musculaire qui entraîne un risque accru de maladies du système cardiovasculaire.
Cette compensation ne peut pas être maintenue éternellement et l'insuffisance cardiaque survient plus tard (d'abord la partie droite, plus tard également la partie gauche du cœur). Cela signifie que le cœur ne peut plus pomper la quantité de sang requise. Il y a également un essoufflement accru hochet (Œdème pulmonaire), Gonflement du foie et de la rate et rétention d'eau dans les jambes
Le cœur hypertrophié causé par une maladie pulmonaire est appelé «cœur pulmonaire» (cœur pulmonaire). Les restrictions dues à la réduction des échanges gazeux et les effets sur le système cardiovasculaire s'additionnent.
D'autres symptômes concomitants aux stades ultérieurs sont une perte de poids due à un effort accru de respiration, une faiblesse musculaire et / ou une ostéoporose.
Au fil du temps, le corps s'habitue à un niveau plus faible d'oxygène dans le sang. Néanmoins, il lui est de plus en plus difficile de compenser les infections, de sorte qu'une aggravation aiguë de la détresse respiratoire se produit souvent, ce qui conduit souvent à une antibiothérapie plus précoce, à des séjours à l'hôpital et à une thérapie supplémentaire d'oxygène ou de ventilation.
Signes précurseurs d'une aggravation aiguë des symptômes quotidiens (=Exacerbation) sont:
- Essoufflement croissant
- augmentation de la toux et des expectorations
- Décoloration des expectorations
- Respirer plus vite
Une opacification de la conscience et une oppression thoracique sont des signes avant-coureurs absolus et un médecin doit être consulté immédiatement. L'obscurcissement de la conscience peut indiquer un soi-disant «coma hypercapnique». Il s'agit d'un coma dû à une accumulation massive de dioxyde de carbone à cause d'un manque d'expiration. L'expiration peut être assistée par diverses méthodes et le patient peut être stabilisé.
Pouvez-vous guérir la MPOC?
Par définition, la MPOC est incurable. La BPCO représente une maladie pulmonaire obstructive chronique et se caractérise par le fait que des lésions pulmonaires irréversibles surviennent.
Les médicaments peuvent réduire la réponse pulmonaire à ces dommages et, dans certains cas, aider également le tissu pulmonaire à se régénérer. Cependant, une guérison totale n'est pas possible.
Le tabagisme est principalement connu pour être les polluants déclencheurs de la MPOC. Si une personne concernée arrête de fumer, les symptômes s'améliorent souvent pendant longtemps, mais des dommages sont presque toujours survenus dont les poumons ne peuvent pas se remettre. Ainsi, la BPCO n'est pas considérée comme une maladie curable.
Jusqu'à présent, il n'a été possible d'arrêter la progression de la maladie qu'avec des médicaments et d'autres options thérapeutiques. Selon le stade de la maladie auquel la BPCO est reconnue, les symptômes de la maladie peuvent être suspendus pendant une longue période. Plus le diagnostic est posé tôt, plus les options sont prometteuses.
En plus de la pharmacothérapie, une transplantation pulmonaire est une option pour certaines personnes. En principe, cela peut guérir la BPCO, car la maladie ne réside que dans les poumons, mais elle est associée à de nombreux risques et à l'utilisation de nouveaux médicaments avec des effets secondaires.
Espérance de vie dans la MPOC
L'espérance de vie avec la MPOC est considérablement limitée par rapport aux personnes qui ne sont pas malades.
À mesure que la maladie progresse, les personnes touchées souffrent de plus en plus de lésions irréversibles du tissu pulmonaire. En particulier, les personnes qui consomment de la nicotine en continu doivent s'attendre à ce que la maladie progresse rapidement. Dans la phase finale, des soi-disant exacerbations (détérioration aiguë) se produisent souvent, qui sont généralement déclenchées par des infections respiratoires mineures.
La maladie entraîne de plus en plus une respiration faible, qui peut être améliorée avec divers médicaments et aides, mais un traitement causal de la maladie n'est pas possible.
Cela peut retarder la progression de la maladie, mais pas l'empêcher. L'espérance de vie avec la MPOC dépend fortement de la gravité de la maladie. L'âge de la personne concernée et les maladies supplémentaires jouent également un rôle.
En général, on peut dire que la BPCO réduit l'espérance de vie d'environ cinq à sept ans. Les infections aiguës et le tabagisme prolongé aggravent le pronostic. La thérapie respiratoire et l'exercice pulmonaire, en revanche, peuvent améliorer l'espérance de vie.
En savoir plus sur le sujet sur: Espérance de vie dans la MPOC
Niveau de soins pour la MPOC
Un niveau de soins peut être demandé si une personne n'est plus en mesure de subvenir à ses besoins de base (hygiène personnelle, nutrition, mobilité) de manière autonome en raison d'une maladie.
En fonction de la gravité de la maladie, la personne concernée est affectée à un niveau de soins. Le niveau de soins I signifie qu'une personne a besoin d'aide pendant au moins 90 minutes par jour. Avec le niveau de soins II, c'est au moins 3 heures par jour et avec III. Niveau de soins, une personne doit être dépendante d'au moins 5 heures d'aide par jour. Une infirmière peut avoir besoin d'aide, en particulier dans les derniers stades de la MPOC.
La MPOC est-elle contagieuse?
La MPOC n'est pas contagieuse. Étant donné que la cause de la maladie réside uniquement dans la personne concernée, la maladie ne peut être transmise à d'autres personnes.
Contrairement à de nombreuses maladies infectieuses, aucun agent pathogène n'est la cause de la BPCO. Ce sont plutôt les polluants qui pénètrent dans les poumons de la personne affectée. En principe, un fumeur qui fume constamment en présence d'autres personnes peut également contribuer au développement de la BPCO chez vous. Cependant, ce n'est pas une forme d'infection par une maladie.
Quel sport est bon marché pour la MPOC?
Dans toute l'Allemagne, il existe des groupes spéciaux de sports pulmonaires spécialisés dans l'entraînement physique avec des patients pulmonaires. L'asthme et la MPOC sont particulièrement courants parmi les maladies pulmonaires, de sorte que de nombreux groupes de sports pulmonaires ont des spécialistes du sport pour la MPOC.
L'objectif du sport pulmonaire est d'une part de renforcer les muscles respiratoires grâce à des exercices de gymnastique spécifiques. De plus, des techniques de respiration spéciales peuvent être apprises dans le cadre de ce groupe sportif, qui facilitent la respiration en cas d'essoufflement aigu.
De plus, l'endurance et la flexibilité sont entraînées. Ceux-ci aident non seulement les poumons à mieux fonctionner, mais ils rendent également tout le corps plus en forme. Cela facilite de nombreuses activités quotidiennes pour les personnes touchées. Les séquences de mouvement et les compétences de coordination sont également améliorées.
Le grand avantage de ces groupes de sports pulmonaires est que les spécialistes peuvent concevoir l'entraînement individuellement pour chaque individu. De cette manière, toutes les personnes concernées sont prises en charge à leur niveau de forme physique et bénéficient de l'entraînement.
En général, pour les personnes souffrant de MPOC, une formation qui peut améliorer leur état est recommandée. Les débutants en particulier bénéficient non seulement de longs tours de jogging, mais aussi de courtes promenades. Cependant, si vous n'avez pas fait de sport depuis longtemps, vous ne devriez commencer à vous entraîner qu'après avoir consulté votre médecin et suivi ses instructions.
Émergence de maladies
Il existe essentiellement trois mécanismes impliqués dans les symptômes de la maladie pulmonaire obstructive chronique (MPOC). L'inflammation chronique signifie une irritation permanente des voies respiratoires.
L'irritation conduit à:
- Gonflement de la membrane muqueuse des bronches dû à une rétention d'eau (œdème bronchique)
- Contraction des muscles de la paroi bronchique
- Augmentation de la production de mucus
L'inflammation chronique simple est caractérisée par une membrane muqueuse épaissie dans les voies respiratoires inférieures et une production accrue de mucus. Chez les personnes en bonne santé, de petits cils dans les voies respiratoires inférieures garantissent que le mucus et les autres particules sont emportés en direction du larynx, c'est-à-dire hors des poumons. En cas d'inflammation permanente, ce transport de l'épithélium cilié est également perturbé, le mucus reste dans les voies respiratoires.
L'inflammation récurrente conduit à une surexcitabilité du tissu avec constriction. Si cela n'est pas traité de manière cohérente, il y a un risque que la maladie pulmonaire obstructive chronique (MPOC) continue dans les alvéoles. Les alvéoles peuvent coller ensemble et sont détruites. Le résultat est un sur-gonflage des poumons, un soi-disant emphysème pulmonaire avec une respiration altérée.
Causes de la MPOC
Le terme BPCO englobe principalement l'inflammation chronique des voies respiratoires (bronchite chronique) et la reconstruction de l'architecture pulmonaire (emphysème pulmonaire). De nombreux facteurs contribuent au développement.
La cause la plus fréquente d'inflammation chronique et de rétrécissement des voies respiratoires est une inflammation à long terme et une augmentation de la production de mucus dans les voies respiratoires (bronchite chronique). Cela se manifeste par une toux de longue durée avec un essoufflement, qui n'est pas sec, mais est associé à des expectorations (c'est-à-dire du mucus). Les facteurs qui favorisent la MPOC peuvent être:
1. Fumer
À 90%, le tabagisme est la première cause de MPOC. Peu importe le type de tabac que vous fumez ou si vous fumez passivement. Bien que le tabagisme soit souvent la cause de la MPOC, seulement 20% des fumeurs développeront une MPOC à un moment donné, ce qui suggère que d'autres facteurs peuvent également jouer un rôle. De plus, l'irritation constante causée par les substances toxiques présentes dans la fumée entraîne une augmentation de la production de mucus.
Même chez les jeunes fumeurs, le rétrécissement causé par l'inflammation et l'augmentation du mucus est clairement mesurable, mais il est souvent encore réversible. Cependant, des dommages permanents entraînent des dommages irréversibles aux voies respiratoires, qui peuvent se manifester par la toux d'un fumeur, et la manifestation de la MPOC.
2. Air sale
En principe, tout type de pollution atmosphérique peut provoquer une irritation. Les mineurs ou d'autres groupes professionnels avec des années de pollution par poussières fines développent souvent la MPOC. L'inhalation de vapeurs toxiques est également irritante pour les poumons et peut entraîner une BPCO.
3. Développement des poumons
Il convient également de mentionner les facteurs qui inhibent le développement pulmonaire pendant l'enfance et qui peuvent être associés à une BPCO ultérieure. Ceux-ci inclus
- faible poids à la naissance et
- infections respiratoires fréquentes dans l'enfance
4. Défaut génique
Un défaut génétique peut rarement être détecté. Ce défaut du code génétique entraîne un manque ou une absence totale d'enzymes qui accélèrent divers processus dans les poumons. Si ces enzymes manquent, si elles ne fonctionnent pas correctement ou si elles sont présentes à des concentrations insuffisantes dans le sang, ces processus dans les poumons ne peuvent plus se dérouler correctement et le tissu pulmonaire fonctionnel est détruit.
L'exemple le plus connu est l'alpha1-antitrypsine. Tout patient diagnostiqué avec une BPCO avant l'âge de 50 ans doit subir un test sanguin pour détecter la présence ou l'activité de ces enzymes.
Lisez aussi: Conséquences du tabagisme
Diagnostiquer la MPOC
Le diagnostic repose principalement sur des tests de la fonction pulmonaire. Ceux-ci permettent également une différenciation entre l'asthme bronchique, qui est souvent associé à des symptômes similaires. Ces tests peuvent être utilisés pour mesurer différents volumes dans les poumons.
1. Spirométrie
La soi-disant spirométrie joue un rôle majeur dans la BPCO. Ici, vous inspirez et expirez par un embout buccal dans lequel un capteur de mesure est fixé. Un spiromètre mesure la quantité d'air expiré et inhalé.
2. Mesure de la capacité d'une seconde
De plus, on mesure dans le soi-disant Essais Tiffeneau la quantité maximale d'air qui peut être expirée en une seconde. Cette valeur s'appelle le capacité expiratoire forcée (FEV1).
Cette valeur indique le pourcentage du volume total inhalé qui peut être expiré dans cette première seconde avec un effort maximal.
Cette valeur est également utilisée pour déterminer la gravité de la maladie. Plus cette valeur est basse, plus la maladie ou les restrictions respiratoires sont graves.
La maladie est classée selon le schéma GOLD. Les stades de la maladie dans ce schéma comprennent les stades suivants:
- I Léger (FEV1> 80%)
- II modéré (FEV1 50-80%)
- III sévère (FEV1 <50%)
- IV très sévère (FEV1 <30%)
En savoir plus sur ce sujet sur: Étapes de la MPOC
3. Pléthysmographie corporelle
Un autre test détermine la quantité d'air qui reste dans les poumons après l'expiration. Comme ce volume reste dans les poumons lors d'une respiration simple, il ne peut pas être mesuré par spirométrie, car cette méthode ne mesure que les courants d'air en mouvement. Étant donné que la BPCO, comme décrit ci-dessus, conduit à un gonflement excessif des poumons, d'autres procédures sont nécessaires ici. Pour mesurer ce volume restant (= Volume résiduel) la mesure est effectuée dans une chambre fermée, appelée pléthysmographe corporel.
Plus d'informations à ce sujet: Diagnostiquer la MPOC
Fréquence de la MPOC
le La bronchite chronique est le maladie pulmonaire chronique la plus courante. Environ. 20% de tous les hommes l'ont. Les femmes sont nettement moins touchées. Pour chaque femme malade, il y a 3 à 4 hommes malades. On compte avec le monde entier 44 millions Les gens malades. En Allemagne, environ 15% des personnes de plus de 40 ans sont malades. Il y en a deux fois plus parmi les plus de 70 ans. La plupart des personnes touchées sont Fumeur ou Ex-fumeur.
Quelle est la différence entre la MPOC et l'asthme?
La MPOC et l'asthme sont deux maladies très différentes, qui, cependant, peuvent provoquer des tableaux cliniques similaires, car les deux conduisent à des plaintes dues à une obstruction (unification) des voies respiratoires.
Alors que la MPOC est une maladie qui a tendance à survenir dans la seconde moitié de la vie, les enfants et les adolescents sont principalement touchés par l'asthme. Avec eux, les symptômes s'améliorent souvent à l'âge adulte.
La MPOC est une obstruction des voies respiratoires qui a une cause chronique.La plupart du temps, les voies respiratoires sont endommagées par les polluants inhalés. L'asthme, en revanche, est dans la plupart des cas une réaction à des substances allergiques qui se traduisent par un rétrécissement aigu des voies respiratoires. Pour cette raison, l'asthme survient principalement de manière épisodique et comme une crise, il existe des phases sans symptômes. En revanche, la BPCO est souvent insidieuse au début, de sorte qu'elle n'est pas particulièrement perceptible et ne montre qu'une nette détérioration dans le cours. En raison du début inaperçu, les dommages de la MPOC ne peuvent plus être inversés. L'obstruction est donc qualifiée de persistante (= permanente).
Dans l'asthme, d'autre part, l'obstruction peut être temporairement résolue avec des médicaments. Dès que la substance à laquelle réagit la personne affectée n'est plus dans le corps, les symptômes asthmatiques s'améliorent également.
Vous pourriez également être intéressé par ces articles:
- Symptômes d'asthme
- C'est ainsi que l'asthme est diagnostiqué

















.jpg)