Greffe de peau
définition
La transplantation cutanée est l'ablation ou le détachement chirurgical complet de zones cutanées saines n'importe où sur le corps (principalement à l'intérieur de la cuisse / du haut du bras, des fesses, du dos) avec réinsertion ultérieure de cette peau retirée à un autre endroit. C'est aujourd'hui l'une des techniques de base les plus utilisées dans le domaine de la chirurgie plastique.
Le but de la greffe de peau est que Couvrant des zones de peau plus larges et défectueusesqui ne sont plus dus à une thérapie conservatrice ou simple suture chirurgicale peut être verrouillé. Les greffes cutanées sont également utilisées pour le traitement des plaies dont le processus naturel de guérison serait très fastidieux et risqué.
Cela peut par exemple après brûlures acides, Accidents de brûlure et plaies chroniques résistantes au traitement être le cas.
Les conditions préalables importantes pour le succès de la greffe sont l'une plaie receveuse sans infection et bien perfusée et un complet tissu de donneur sain. Selon les observations, plus le site d'extraction est proche de la plaie à couvrir, meilleurs sont souvent les résultats esthétiques.

Raisons d'une greffe de peau
Blessures majeures après des accidents et maladies vasculaires artérielles ou veineuses (les défauts cutanés ouverts souvent sur les jambes, par exemple les ulcères de jambe, sont parmi les raisons les plus courantes qui conduisent à des plaies ouvertes, qui ne peuvent plus être guéries ou fermées par un traitement chirurgical conservateur ou standard , "jambes ouvertes"). Brûlures ou zones caustiques plus importantes et défauts cutanés importants dus à des ulcères (par exemple, décubitus = "Ulcère de se coucher«, Ulcères diabétiques, etc.) peuvent nécessiter une greffe de peau.
Il est donc souhaitable de couvrir ces plaies aussi rapidement que possible, car de grandes surfaces ouvertes de plaies forment des portails d'entrée pour les bactéries et sont donc facilement sujettes aux infections. De plus, le corps sécrète en permanence un liquide riche en protéines dans / via les plaies non cicatrisantes, ce qui, selon la taille du défaut, peut entraîner une perte de liquide accrue, voire mortelle. La fonction naturelle de la peau en tant que barrière protectrice est également perdue dans ces zones, de sorte que le tissu directement en dessous est à risque et peut être plus facilement endommagé.
Types de greffes

On distingue deux types différents des greffes courantes couramment utilisées en chirurgie plastique: Greffe de peau complète et le Greffe de peau fendue.
Soit soi-disant "Propres greffes' (Greffes autologues / zones cutanées: le donneur et le receveur sont la même personne) Ou mais "Greffes de peau étrangères' (greffons allogéniques: le donneur et le receveur ne sont pas la même personne) être utilisé.
Cette dernière méthode doit toujours être utilisée si plus de 70% de la peau de la personne affectée est endommagée et que sa propre peau est insuffisante pour couvrir cette grande zone de la plaie.
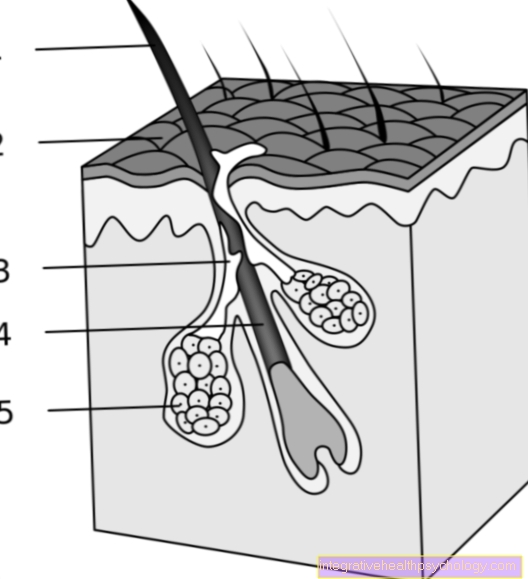
Lors d'une transplantation cutanée complète, les zones de peau sont retirées les deux couches supérieures de la peau (Peau supérieure / épiderme et toute la peau / derme du cuir) et le Appendices cutanés (Follicules pileux, Glandes sudoripares etc.) existent.
Ces greffes sont très épaisses par rapport aux greffes de peau d'épaisseur fractionnée (0,8 à 1,1 mm), la plaie causée par le retrait doit être fermée avec une suture primaire, c'est pourquoi seulement des greffons plus petits peut être pris.
Dans le processus, il y en a un Cicatrisation dans la zone d'extractionce qui signifie qu'il ne peut plus être utilisé pour une élimination ultérieure. Malgré une croissance plus lente, le résultat cosmétique et fonctionnel est nettement meilleur que celui des transpants à peau fendue. Ce type de greffe est utilisé préféré pour les plaies plus profondes, plus petites et non infectieuses.
La technique de réalisation d'un est également possible dans le cadre d'une transplantation cutanée complète Rabat cutané mobile ou pivotantChaque fois qu'il y a une peau intacte et saine à proximité immédiate de la plaie à traiter. Dans cette technique, un lambeau de peau est attaché trois côtés découpés et pané sur la zone de la plaie et attaché plus tard. L'avantage ici est que la greffe pivotante maintient le contact avec la zone cutanée d'origine en un point, facilitant ainsi la circulation sanguine et la croissance.
Les greffes de peau divisée ne contiennent généralement que l'épiderme et des parties du derme et sont plus minces (0,25-0,75 mm) que les greffes de peau complète.
L'avantage qui en résulte est que les zones de plaie créées par le retrait sont généralement Guérit spontanément en 2-3 semaines et la zone donatrice peut même être utilisée plusieurs fois (Contrairement à l'élimination complète de la peau, il n'y a pas de cicatrices ici).
Pour l'élimination de la peau fendue, des couteaux spéciaux (Dermatome, Couteau Humby), mais cela peut également être fait à l'aide d'un autre appareil spécial, appelé "Greffes de maille' (Greffes de maille) en coupant la peau retirée comme un filet. Celles-ci ont alors 1,5 à 8 fois la surface de la zone cutanée initialement retirée et permettent ainsi de couvrir des zones de plaie particulièrement importantes. Les autres avantages des greffes de peau à épaisseur fractionnée sont que les plaies avec une mauvaise irrigation sanguine et non exemptes d'infection peuvent être couvertes.
Une autre méthode pour obtenir des greffes de peau est la culture de votre propre peau à partir de cellules de peau individuelles retirées, qui se développent sur des milieux nutritifs artificiels en 2-3 semaines en laboratoire pour former des préparations transplantables.
Technique de transplantation
Avec les greffes de peau divisée, la zone de peau du donneur est sous conditions opératoires stériles au moyen de Couteau Dermatome ou Humby enlevé et, si nécessaire, retravaillé par l'incision en forme de treillis et agrandi dans sa surface. Le point d'extraction est nettoyé et avec hémostatique, la blessure contrat Les substances traité et bandé stérile. Le greffon est appliqué sur la plaie receveuse et fixé avec de la colle tissulaire, des agrafes ou de petites sutures.
Les greffes de peau pleine épaisseur sont également prélevées dans les mêmes conditions opératoires stériles, mais le scalpel classique est utilisé pour cela et le site de prélèvement est préalablement marqué à l'aide d'un gabarit. Une fois que la peau complète a été retirée, elle sera complètement dégraissé et, si nécessaire, plusieurs fois avec le scalpel rayé à la surfacepour obtenir une meilleure croissance plus tard. Le site de retrait est cousu et recouvert d'un stérile Bandage de compression couvert pendant environ 5 jours.
L'application de la greffe est similaire à celle d'une greffe de peau à épaisseur fractionnée.
Lors du retrait de la peau pleine épaisseur ainsi que des greffes cutanées en deux épaisseurs, le chirurgien plasticien s'assure que le Direction de l'incision le tracé des lignes de tension cutanée afin d'assurer une formation correcte des cicatrices. En outre, il est pris en compte que la greffe est incisée à différents endroits et pas trop fixée et mise sous tension, de sorte qu'au cours de la Drainage des sécrétions de la plaie est possible.
En fonction de la taille du site d'extraction et de la plaie à recouvrir, les interventions chirurgicales sont réalisées sous anesthésie locale ou générale.
Cicatrisation et traitement de suivi d'une greffe cutanée
Afin d'assurer une guérison optimale de la greffe, la partie affectée du corps / extrémité doit être immobilisée pendant 6 à 8 jours les premiers jours et régulièrement appliquée avec des bandages légèrement compressifs. En règle générale, des moulages en plâtre ou des attelles sont utilisés ici.
Dans un délai d'environ 10 jours, le greffon doit être fermement attaché au tissu nouvellement formé et connecté au système d'approvisionnement en sang de la peau saine environnante, de sorte qu'un flux sanguin suffisant vers le greffon soit garanti.
Ceci est principalement rendu possible par la libération des propres facteurs de croissance de la peau. Dans certains cas, il peut y avoir un gonflement dans la zone touchée dans les 2 à 4 premiers jours (formation d'œdème par rétention d'eau ou stockage de la sécrétion de la plaie). Avec le flux sanguin, la couleur de la greffe change également, qui apparaît initialement pâle, puis rougeâtre après 3-4 jours, puis rouge après environ 1 semaine et revient finalement à une couleur de peau normale après env. C'est à peu près le moment où les cheveux recommencent à pousser dans la zone de transplantation (environ après 2-3 semaines).
Afin d'optimiser la formation des cicatrices et de maintenir la souplesse du tissu cicatriciel moins élastique, des soins avec des onguents gras peuvent également aider. La cicatrisation qui restreint le mouvement doit également être contrecarrée par un entraînement physique pour étirer le tissu cicatriciel, qui doit être commencé dès que possible après que la greffe s'est développée en toute sécurité.
Complications de greffe de peau
Contrairement aux greffes de peau étrangère, les greffes utilisant la peau de l'organisme ne présentent généralement aucun risque de réaction de rejet. Les complications qui affectent à la fois les greffes de peau spontanée et étrangère sont des infections possibles (principalement par "Streptococcus pyogenes") ou des saignements pendant ou après la procédure. De plus, des troubles de la cicatrisation, un retard de croissance ou même la mort de la greffe peuvent survenir si la plaie couverte ne dispose pas d'un apport sanguin adéquat ou d'un sous-sang après l'opération (Des ecchymoses) devient.
Raccrochage incorrect (sous-tension) ou l'absence de fixation (trop lâche) du greffon, peut entraîner des difficultés de cicatrisation, car dans ce cas il n'y a pas de contact optimal entre le greffon et le lit de la plaie.
Une fois que la plaie a guéri, dans certains cas, il peut y avoir des changements de sensation ou même un engourdissement sur la zone de transplantation, ainsi qu'une croissance des cheveux modifiée ou manquante dans cette zone. Dans le cas de très grandes zones de transplantation, l'inévitable processus de cicatrisation peut conduire à un mouvement restreint des membres affectés (par dessus tout sur les articulations) parce que le tissu cicatriciel est moins élastique et extensible.
Le niveau de risque de complications éventuelles dépend d'une part de l'âge et d'autre part des maladies secondaires qui accompagnent la cicatrisation. En particulier, les patients âgés (> 60 ans) ainsi que les nouveau-nés et les jeunes enfants présentant un risque plus élevé de complications, ainsi que les patients atteints de maladies telles que le diabète sucré, l'anémie, les troubles de la circulation artérielle, les troubles du système immunitaire et immunitaire ou les infections chroniques.
L'utilisation de certains médicaments peut également influencer et perturber la cicatrisation des plaies (par exemple, les anticoagulants, les substances qui suppriment le système immunitaire, les médicaments anticancéreux), tout comme un mauvais état nutritionnel et une consommation régulière de nicotine.