Anesthésie péridurale
Définition de l'anesthésie péridurale
L'anesthésie péridurale (PDA) est l'une des anesthésies régionales et est utilisée pour soulager la douleur dans certaines zones du corps. Ceci est principalement utilisé lorsque la chirurgie doit être effectuée dans cette région du corps. De plus, l'anesthésie péridurale peut être utilisée pour garantir l'absence de douleur pendant les premiers jours après une opération.

Le terme anesthésie péridurale est dérivé du grec. Les mots «Peri» = «à côté, autour» et «dura» = «dur» se réfèrent à la zone anatomique sur laquelle le médicament est censé agir: Cela se fait à l'aide d'une aiguille ou d'un tube fin dans la pièce autour du disque Peau de la moelle épinière injectée autour.
Cet espace s'appelle l'espace péridural et se trouve à proximité immédiate de la colonne vertébrale.
La zone dans laquelle la sensation de douleur est désactivée dépend du point de ponction anatomique sur le dos: pour éliminer la sensation de douleur dans la région du haut de l'abdomen, une injection au niveau de la colonne thoracique (supérieure) et pour l'anesthésie des jambes une injection dans la région du ( colonne vertébrale lombaire inférieure) nécessaire.
À quel point l'anesthésie péridurale est-elle douloureuse?
Dans le cas d'une anesthésie péridurale ou péridurale, une injection est faite avec une aiguille fine pour l'anesthésie locale. C'est généralement la partie la plus douloureuse de la procédure. L'anesthésique local est distribué dans la zone à percer et également dans les couches plus profondes.
Après un court temps d'exposition et une consultation avec le patient, la ponction proprement dite a lieu pour engourdir la zone à opérer. Avec cette ponction, le patient ne devrait alors ressentir "que" une sensation de pression et plus de douleur.
Dans le cas de conditions osseuses anatomiques difficiles dans la zone de la colonne vertébrale, plusieurs tentatives peuvent être nécessaires pour atteindre la zone souhaitée. Cependant, cela ne se fait que sous anesthésie locale adéquate. Si l'aiguille d'injection touche les corps vertébraux osseux pendant la ponction, une brève douleur peut en résulter. Le but est de délivrer l'anesthésique directement dans la zone autour des racines nerveuses spinales. Comme ceux-ci peuvent également être brièvement touchés par l'aiguille, il peut y avoir une «sensation électrique» ou une «sensation de picotement» dans la zone fournie par cette racine.
De brèves contractions musculaires sont également possibles. Cette procédure est une procédure standard très sûre en anesthésie. Néanmoins, l'anesthésiste responsable expliquera en détail le processus et les complications possibles à chaque patient.
Zones d'application
Dans le cas d'une hernie discale, l'anesthésie péridurale est utilisée comme traitement de la douleur possible. Il faut toujours en tenir compte avant une opération!
Contrairement aux comprimés analgésiques, l'anesthésie péridurale n'agit que localement sur les racines nerveuses touchées et n'alourdit pas l'ensemble de la circulation corporelle. Pendant sa durée d'action, des crampes liées à la douleur dans les muscles et les vaisseaux peuvent être relâchées. Cela se traduit souvent par la douleur d'une hernie discale!
Dans certaines circonstances, une application à long terme de l'anesthésie péridurale peut même être envisagée. Pour ce faire, le médecin connecte un cathéter dans l'espace épidural à une pompe à médicament, implantée sous la peau. De cette manière, des doses ciblées et basées sur les besoins du médicament peuvent être administrées.
L'anesthésie péridurale est également préférée en orthopédie et en gynécologie. Mais les interventions urologiques peuvent également être réalisées sous anesthésie péridurale (PDA).
L'anesthésie péridurale peut être une alternative utile, en particulier pour les patients gravement malades ou âgés. Contrairement à une anesthésie générale conventionnelle, l'ensemble de la circulation n'est pas stressé, mais uniquement les racines nerveuses souhaitées.
Complications anesthésiques typiques telles que L'arrêt respiratoire se produit beaucoup moins souvent. Certains patients ont également très peur de l'anesthésie générale et de la perte de contrôle associée.
Les opérations fréquemment effectuées à l'aide d'un PDA sont principalement:
- Utilisation d'articulations du genou artificielles (=> prothèse de genou)
- Utilisation d'articulations de hanche artificielles (=> prothèse de hanche)
- Opérations sur les poumons
- Opérations dans l'abdomen, le foie, le pancréas, l'œsophage et bien plus encore.
- Césarienne (Césarienne) et naissance naturelle
Anesthésie péridurale pour une hernie discale
En principe, il est possible de pratiquer une anesthésie péridurale ou épidurale même en cas de hernie discale. Cela est proposé par des cabinets spécialisés (par exemple des spécialistes en neurochirurgie) ou des hôpitaux, certains également en ambulatoire.
L'objectif est d'injecter des analgésiques et, si nécessaire, de la cortisone directement dans la zone où le disque intervertébral endommagé appuie sur les nerfs émergeant du canal rachidien. Cela soulage la douleur et lorsque de la cortisone est ajoutée, la réaction inflammatoire est également inhibée.
Cependant, cela ne traite pas la cause, à savoir la compression (pression) du disque intervertébral endommagé sur les nerfs. En cas de hernie discale, les patients doivent absolument demander conseil à leur médecin de famille et, si nécessaire, à un spécialiste en orthopédie, neurochirurgie ou chirurgie rachidienne sur les différentes options de traitement.
Avez-vous une hernie discale? - Alors renseignez-vous Conséquences d'une hernie discale
Anesthésie péridurale pour une césarienneDans le cas d'une césarienne (césarienne), la rachianesthésie est généralement préférée, car elle offre un début d'action plus rapide.
Cependant, l'anesthésie péridurale ou péridurale est également l'une des procédures standard établies qui sont souvent utilisées en obstétrique. L'anesthésie péridurale est avantageuse si un cathéter péridural (PDK) a déjà été inséré avant ou pendant le traitement de la douleur obstétricale. Une dose suffisante peut alors être obtenue en temps utile pour que l'anesthésie péridurale puisse être utilisée pour la césarienne prévue.
Êtes-vous sur le point de subir une césarienne? - Alors les articles suivants pourraient vous intéresser:
- Anesthésie rachidienne lors d'une césarienne
- Césarienne sur demande
- Douleur après une césarienne
exécution
L'anesthésie péridurale est réalisée dans des conditions stériles. Cela signifie que le médecin doit faire un désinfection chirurgicale des mains et tous les matériaux qui entrent en contact avec le corps du patient (en particulier l'aiguille) doivent être stériles, c'est-à-dire garantis sans accumulation d'agents pathogènes. De plus, la zone autour du site de ponction est masquée avec un chiffon stérile qui laisse un trou libre sur le site de ponction.
Au début de l'anesthésie péridurale, le médecin palpe deux processus épineux de la colonne vertébrale sur le dos du patient assis - à quelle hauteur de la colonne vertébrale cela se produit dépend de la hauteur à laquelle la procédure a lieu plus tard. Par exemple, pour une opération de l'abdomen supérieur, les apophyses épineuses de la colonne thoracique inférieure sont palpées. Après la désinfection du site de ponction ainsi trouvé, un anesthésique local est d'abord injecté sous la peau entre les deux apophyses épineuses. Ensuite, une aiguille dite Tuohy est insérée dans l'espace dit péridural au même endroit à travers les différentes couches de peau et des parties de l'appareil ligamentaire de la colonne vertébrale - d'où le nom d'anesthésie péridurale.
L'espace épidural est un espace riche en tissus graisseux et en vaisseaux sanguins qui entoure la moelle épinière et son enveloppe protectrice, les méninges. Afin de déterminer la profondeur de pénétration correcte, le médecin place une seringue avec du liquide sur l'aiguille avant d'insérer l'aiguille et exerce une légère pression sur la seringue pendant l'insertion. Dès que la résistance diminue sensiblement, le médecin sait qu'il a percé les couches cutanées et ligamentaires nécessaires et que la pointe de l'aiguille se trouve maintenant dans l'espace épidural. Un anesthésique local tel que La bupivacaïne peut être injectée dans l'espace épidural. Celui-ci se propage vers le haut et vers le bas dans l'espace épidural et développe son effet anesthésiant après une période d'environ 20 à 30 minutes dans les zones correspondantes du corps.
L'aiguille Tuohy peut alors être retirée et le site de ponction peut être alimenté en pansements, mettant ainsi fin à l'anesthésie péridurale. En variante, cependant, il existe également la possibilité de pousser un petit tube en plastique dans l'espace péridural à travers l'intérieur creux de l'aiguille.
Ce soi-disant cathéter peut rester sur le patient pendant des jours et offre ainsi la possibilité d'une inhibition de la douleur à long terme au moyen d'une anesthésie péridurale. Une pompe connectée au cathéter garantit que le médicament est fourni uniformément. Dans certaines circonstances, le patient peut même être chargé d'actionner la pompe lui-même, de sorte qu'il puisse faire varier la dose du médicament administré en fonction de l'intensité de la douleur actuelle, ce qui sert notamment à restaurer précocement la mobilité du patient et contrecarre ainsi le développement de raideurs articulaires et de complications similaires. pouvez.

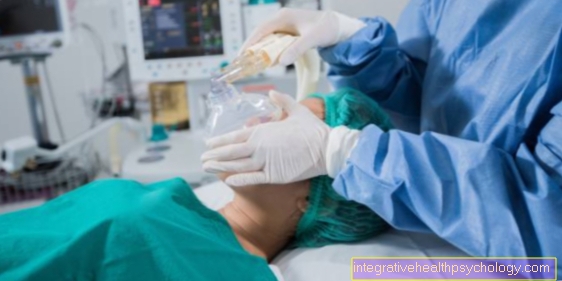
L'anesthésie péridurale est généralement réalisée peu de temps avant l'opération. Cela se produit en relation directe avec d'autres préparatifs de l'opération par l'équipe d'anesthésie, par ex. l'application de l'ECG et la surveillance du taux d'oxygène dans le sang.
Opioïdes pour l'anesthésie péridurale
L'anesthésie épidurale ou péridurale n'est généralement pas réalisée en un seul coup (une seule injection). Beaucoup plus souvent, un mince cathéter en plastique est positionné et fixé après la ponction, qui peut également être utilisé pour administrer des médicaments après l'opération.
De cette façon, les patients peuvent avoir la possibilité de recevoir ce que l'on appelle l'anesthésie péridurale contrôlée par le patient (PCEA). Il s'agit d'une "pompe anti-douleur" dans laquelle les doses individuelles, la dose totale et les temps de blocage sont précisés. Le patient peut se re-doser au besoin.
En général, des opioïdes (analgésiques puissants) sont souvent ajoutés à l'anesthésique local (anesthésique local). Cela évite les anesthésiques locaux. Cela signifie que la capacité de se déplacer est moindre ou pas du tout limitée. Ainsi, il est alors possible pour le patient de marcher en toute sécurité. Cependant, tous les patients avec un PDK attaché (cathéter péridural) ou pendant et après une anesthésie péridurale ne doivent se lever qu'après avoir consulté un médecin et / ou le personnel infirmier.
Quand une anesthésie péridurale ne doit-elle pas être pratiquée?
La liste ci-dessous contient des contre-indications à l'utilisation de l'anesthésie péridurale (PDA). Dans des cas individuels, cependant, il est toujours nécessaire de clarifier avec l'anesthésiste dans quelle mesure il y a des préoccupations concernant la réalisation d'un PDA. Le PDA ne doit pas être utilisé avec:
- Troubles de la coagulation sanguine
- Infections / maladies de la peau au niveau de la zone d'injection
- Maladie cardiovasculaire sévère
- Anémie (soi-disant hypovolémie)
- Augmentation de la pression intracrânienne
En savoir plus sur le sujet: Xarelto®
Existe-t-il des alternatives à l'anesthésie péridurale?
L'anesthésie péridurale est en cours de mise en œuvre et l'effet de Anesthésie rachidienne étroitement liés. Pour toutes les interventions sous l'arc costal, l'anesthésie péridurale peut facilement être remplacée par une anesthésie rachidienne. Aussi avec le Thérapie de la douleur L'anesthésie rachidienne est utilisée dans les jours suivant l'opération. Ici, cependant, le risque de perte de liquide cérébral et d'infections est plus élevé avec l'administration continue du médicament, c'est pourquoi le PDA (anesthésie péridurale) doit être privilégié.
Sauf contre-indications spécifiques, toutes les opérations pouvant être réalisées sous anesthésie péridurale peuvent également être effectuées en anesthésie générale faire.
Quelle est la différence avec la rachianesthésie?
Les deux procédures appartiennent aux procédures d'anesthésie régionale proches de la moelle épinière et peuvent être utilisées «uniquement» comme anesthésie partielle ou en combinaison avec une anesthésie générale / anesthésie générale.
La principale différence entre l'anesthésie épidurale ou péridurale (PDA) et la rachianesthésie est le site de ponction (le site de ponction). En cas de rachianesthésie, la ponction doit être réalisée dans la zone du rachis lombaire inférieur entre deux vertèbres. Ceci est nécessaire car la moelle épinière compacte s'étend dans la transition entre la première et la deuxième vertèbre lombaire. Afin de ne pas l'endommager, l'injection est réalisée entre les troisième et quatrième ou quatrième et cinquième vertèbres lombaires.
Dans cette zone, il n'y a plus de moelle épinière compacte, seulement les racines des nerfs spinaux. Ces structures filiformes sont lavées par le soi-disant liquide céphalo-rachidien (eau cérébrale / eau nerveuse). Lors de l'injection dans cette région (anesthésie rachidienne), ces racines nerveuses ne sont pas blessées car elles se déplacent dans l'eau nerveuse et ne sont pas blessées par l'aiguille, car elles reculent pendant la ponction en raison des conditions de pression modifiées.
Dans le cas d'une anesthésie péridurale ou péridurale, cependant, l'aiguille d'injection est "seulement" poussée vers l'avant entre les deux feuilles des méninges dures dans la zone de la colonne vertébrale. Cela signifie que l'anesthésique peut être injecté directement au niveau de la zone à anesthésier. Avec l'anesthésie péridurale, contrairement à l'anesthésie rachidienne, un petit cathéter est souvent inséré et fixé. Des médicaments pour soulager la douleur peuvent également être administrés après l'opération.
naissance

Un domaine d'application important de l'anesthésie péridurale est naissance dar - à la fois la naissance naturelle et la naissance par césarienne. Le site de ponction est sélectionné dans la région de la vertèbre lombaire inférieure, c'est-à-dire à peu près au niveau auquel les personnes minces peuvent sentir le bord supérieur de leurs os pelviens. Une anesthésie péridurale n'est appliquée que lorsque le processus d'accouchement a clairement commencé.
En principe, il est recommandé aux femmes enceintes d'accoucher sans anesthésie péridurale si possible. Cependant, si la femme souhaite expressément une anesthésie péridurale, celle-ci sera toujours réalisée. L'anesthésique local est généralement administré de telle sorte qu'une réduction notable de la douleur, mais pas complète, est obtenue.Cela présente l'avantage que le La main d'oeuvre n'est pas complètement paralysé, ce qui compliquerait et prolongerait le processus de naissance.
Les avantages de l'anesthésie péridurale lors de l'accouchement comprennent non seulement l'inhibition efficace de la douleur mais aussi le fait que la mère assiste à l'accouchement pendant la césarienne, contrairement à la anesthésie générale. L'anesthésie épidurale est également bénéfique si une césarienne ou l'utilisation d'une ventouse ou d'une pince est nécessaire pendant l'accouchement, car cela peut être commencé immédiatement en raison de l'anesthésie qui a déjà eu lieu.
Complications
Chute de la pression artérielle:
Une complication possible de l'anesthésie péridurale est une baisse de la pression artérielle, car l'anesthésique local provoque l'élargissement des vaisseaux. Cela peut être dans vertiges et exprimer un inconfort.
Une baisse de la pression artérielle se produit, entre autres, parce que normalement le sympathique Les fibres nerveuses sont responsables de la constriction des vaisseaux sanguins (vasoconstriction). Pendant l'anesthésie péridurale, ces fibres nerveuses sont bloquées.
Au lieu de cela, l '«adversaire» du système nerveux prédomine, à savoir le Système nerveux parasympathique. En conséquence, les vaisseaux sanguins s'élargissent (vasodilatation) et la pression artérielle diminue.
En tant qu'effet secondaire, une surchauffe et une rougeur des zones cutanées affectées peuvent être observées. Afin d'éviter que la pression artérielle ne baisse, une alimentation en fluide via la veine peut être prévue.
Cependant, une telle situation est généralement efficacement évitée par une surveillance continue de la pression artérielle et l'administration d'un agent d'assistance circulatoire. Si la dose est trop élevée et que le contraceptif est trop fort, il peut être nécessaire que le médecin vous donne un agents de travail ou - en cas d'anesthésie complète - une cloche d'aspiration et une pince doivent être utilisées.
Un mal de tête:
Une autre complication de l'anesthésie péridurale sont un mal de tête. Les maux de tête après une anesthésie péridurale proviennent de la plus petite blessure indésirable à la plus dure Peau de la moelle épinière (Latin: dura mater). Ainsi peuvent de petites quantités Eau cérébrale (Latin: Liquor cerebrospinalis) s'échapper et le fort, soi-disant "Maux de tête post-ponction" cause. Les jeunes sont particulièrement touchés. De nos jours, vous pouvez réduire le risque de cet effet secondaire en utilisant des aiguilles spéciales et fines (aiguilles atraumatiques) être minimisé. Si possible, un alitement strict en décubitus dorsal plat doit être maintenu après l'anesthésie péridurale.
Mobilité réduite:
En plus des fibres nerveuses sensibles, les fibres nerveuses motrices sont également partiellement bloquées. En cas d'anesthésie péridurale de la région lombaire, vous pouvez le faire Muscles des jambes ou du bassin être bloqué pendant une courte période.
Rétention urinaire:
En bloquant le Système nerveux parasympathique, une rétention urinaire (rétention urinaire) peut être observée dans certains cas. Les personnes atteintes sont incapables de vider leur vessie pendant une courte période, même si elles sont pleines. Partiel, doit passer un Cathéter urinaire être posé pour le soulagement.
Démangeaison:
De nombreux patients souffrent de démangeaisons désagréables au site de ponction, en particulier lorsque des opiacés ont été administrés en plus de l'anesthésique local.
Dans de rares cas, l'anesthésie péridurale peut entraîner des complications potentiellement mortelles.
Malgré l'apport de liquide intraveineux préventif habituellement effectué, il existe une possibilité de chute massive de la pression artérielle. Dans le pire des cas, un collapsus circulatoire avec arrêt cardiaque peut survenir. Les patients ayant des artères coronaires rétrécies sont particulièrement à risque (Syndrome coronarien aigu) ou une autre maladie cardiaque.
Si l'anesthésique est accidentellement injecté dans le système sanguin, Saisies ou des réactions allergiques sont observées.
Si l'anesthésie péridurale est effectuée correctement, le risque de lésion médullaire est pratiquement éliminé! Est-ce Moelle épinière même si blessé, il y a toujours le risque d'un Paraplégie.
En règle générale, les cliniques allemandes garantissent des conditions stériles optimales pour l'anesthésie péridurale. Si ce n'est pas le cas, les bactéries et les virus peuvent pénétrer à travers le site de ponction dans le système nerveux et mettre la vie en danger. Méningite (Latin: méningite) déclencheur.
Très rarement, l'anesthésiste peut par erreur injecter l'anesthésique à travers la peau dure de la moelle épinière dans l'espace rachidien. Une telle «anesthésie rachidienne totale» est une condition potentiellement mortelle, qui avec Arrêt respiratoire et cardiaque va de pair. Une action d'urgence immédiate doit être prise.
Les craintes des futurs parents selon lesquelles les médicaments administrés pendant l'anesthésie péridurale pourraient nuire à l'enfant n'ont jusqu'à présent été ni clairement confirmées ni dissipées sans équivoque. Dans quelle mesure des parties des principes actifs administrés pendant l'anesthésie péridurale pénètrent dans la circulation sanguine de l'enfant et ont des effets négatifs tels qu'une baisse du Rythme cardiaque peut causer reste incertain. En revanche, la tension du col de l'utérus, qui est réduite par l'anesthésie péridurale, associée à l'inhibition de la douleur et des contractions, peut être considérée comme bénéfique pour l'enfant.
Motilité intestinale
Le terme motilité intestinale fait référence à la capacité de l'intestin à se déplacer. le Système nerveux sympathique a une influence inhibitrice, donc la motilité intestinale est réduite. En revanche, cela encourage système nerveux parasympathique la motilité.
Avec l'anesthésie péridurale, les fibres nerveuses sympathiques sont principalement engourdies. Cela élimine l'effet inhibiteur sur l'intestin - la motilité augmente.
En principe, cela fonctionne toujours digestion accrue main dans la main. Ainsi, une anesthésie péridurale peut être appliquée à par ex. Les patients souffrant de constipation chronique qui stimulent la digestion. Néanmoins, l'anesthésie péridurale à elle seule n'est pas une option de traitement pour la constipation chronique ou la paralysie intestinale (latin: iléus), mais l'augmentation de la motilité intestinale doit être considérée comme un effet secondaire qui peut être souhaitable.
Pour faciliter la ponction, le patient est invité à plier le dos le plus possible en position assise; on parle souvent de "Bosse de chat". Alternativement, l'anesthésie péridurale peut également être appliquée en position latérale. L'utilisation ultérieure du désinfectant en aérosol sur le dos est souvent perçue comme froide, mais pas inconfortable. Afin de trouver le bon site de ponction, le médecin sent les structures anatomiques sur le dos, en particulier les corps vertébraux du Colonne vertébrale. Afin de rendre l'insertion de l'aiguille de ponction aussi indolore que possible, la zone cutanée concernée est Anesthésie locale étourdi. Le médecin pousse ensuite l'aiguille de ponction vers l'avant jusqu'à ce que l'on appelle l'espace péridural. C'est là que le médicament, le soi-disant. Anesthésie locale (Narcotiques), ce qui permet de s'affranchir de la douleur. De plus analgésique puissant (Opioïde) injecté.
Après avoir retiré l'aiguille, l'anesthésie péridurale serait en principe sans douleur pendant une courte période interventions opératoires garanti. On parle du soi-disant. "Coup unique". En règle générale, cependant, il est conseillé d'insérer l'extrémité d'un mince tube en plastique (cathéter) dans l'espace péridural. Les anesthésiques locaux et les opioïdes peuvent être fournis en continu via ce cathéter à l'aide d'une pompe. L'avantage sur le Coup unique est que l'administration continue garantit une absence permanente de douleur même dans les jours suivant l'opération.
L'ensemble de l'installation du Anesthésie péridurale (PDA) ne prend généralement pas plus de dix minutes. En règle générale, cela n'est pas perçu comme particulièrement douloureux.
Le début de l'élimination de la douleur commence après quelques minutes.
Remarque: anesthésie péridurale
La sensation de douleur et la sensation de température sont toujours en même temps. Le médecin demande plusieurs fois au patient d'indiquer s'il peut encore percevoir le stimulus d'un vaporisateur froid et peut ainsi s'assurer que la sensation de douleur est éteinte sans avoir à régler un stimulus de douleur. Le premier signe de l'efficacité de l'anesthésie péridurale est l'échauffement des jambes du patient.
Au fur et à mesure que le médicament progresse, il y a une perte de sensation de toucher et de pression, puis finalement les muscles échouent - dans le cas d'un PDA pour une opération du genou, cela signifierait que les jambes ne sont plus activement mobiles.
Alors qu'avec un anesthésie générale le patient est ventilé par une machine et est inconscient, ces deux fonctions ne sont pas altérées par l'anesthésie péridurale. Cependant, la combinaison de PDA et d'anesthésie générale est une pratique courante (soi-disant. "Anesthésie combinée") et, last but not least, est principalement favorisé par le patient lui-même, car il ne veut pas vivre consciemment les événements pendant l'opération. L'avantage de l'anesthésie combinée est qu'elle est un fardeau pour le système circulatoire Anesthésiques peut être enregistré (voir Effets secondaires anesthésiques généraux). Ceci est particulièrement important pour les patients atteints de maladies graves préexistantes des poumons ou du cœur (par ex. maladie coronarienne, Insuffisance cardiaque, Crise cardiaque, Arythmie cardiaque, MPOC, asthme).
Que se passe-t-il après l'application d'une anesthésie péridurale?
Dans les jours qui suivent l'opération, le système PDA est contrôlé quotidiennement par l'anesthésiste. Le point d'entrée du cathéter, qui est recouvert d'un pansement, est observé pour des signes d'infection et la pompe peut être remplie de médicaments.
Info: Réglage du cathéter péridural
Le but du contrôle quotidien est de doser l'analgésique en consultation avec le patient de manière à ce qu'il n'y ait pas de douleur, mais de doser si bas que le travail musculaire (c'est-à-dire la mobilité active) n'est pas limité. Ceci est particulièrement important dans le cas d'une opération au niveau des jambes afin de pouvoir assurer une mobilisation précoce.
Cette connexion explique quand la sensation revient à la région corporelle correspondante: le but est d'atteindre un état immédiatement après l'opération dans lequel le patient perçoit des sensations de pression en touchant la région corporelle, mais pas de douleur. Techniquement et pharmacologiquement, cet état peut généralement être atteint en une heure - il ne faut cependant pas dissimuler qu'en pratique, il est souvent difficile d'atteindre cette ligne fine entre sensation de toucher et absence de douleur.
Le grand avantage de tous Procédure d'anesthésie régionale (Anesthésie péridurale, Anesthésie rachidienne) En plus d'un traitement optimal de la douleur, les avantages qui résultent d'une mobilisation précoce sont: une durée d'hospitalisation plus courte, un risque moindre de formation de caillots sanguins (thrombose, Embolie pulmonaire) et les escarres couchées (Ulcère de pression) et un plus grand confort du patient.
Les pompes permettent au patient, en fonction de ses propres besoins, d'administrer en continu des médicaments (appelés Débit basal) pour appliquer également des analgésiques via le cathéter (soi-disant Administration de bolus). La quantité de dose bolus et le temps qui doit s'écouler entre deux doses bolus sont définis au préalable par le médecin sur l'appareil - cela évite un surdosage accidentel du patient.
Cette forme de traitement de la douleur peut être utilisée même si elle n'est pas liée à l'opération. Ici, le cathéter est également placé en utilisant la méthode décrite ci-dessus et peut être laissé en place jusqu'à plusieurs mois. Les domaines d'application sont par ex. inhiber la douleur du travail ou traiter la douleur cardiaqueAngine de poitrine).