Neuropathie diabétique
Qu'est-ce que la neuropathie diabétique?
Une maladie du diabète sucré et le taux de sucre dans le sang dérégulé dans ce contexte peuvent entraîner un large éventail de dommages consécutifs qui peuvent affecter pratiquement toutes les parties du corps et les systèmes. Une distinction est faite entre les maladies secondaires à court terme et à long terme. Ce dernier comprend des lésions nerveuses (neuropathie), que l'on appelle neuropathie diabétique lorsque sa cause est prise en compte. Environ un patient diabétique sur trois développe une neuropathie diabétique. Si un seul nerf est atteint, on parle de mononeuropathie diabétique, si plusieurs nerfs sont endommagés, on parle de polyneuropathie diabétique. La neuropathie affecte principalement les nerfs dits périphériques, qui sont responsables du mouvement des muscles et de la transmission des impressions cutanées et sensorielles. D'autre part, la neuropathie diabétique autonome est un cas particulier, dans lequel les fonctions organiques ou sensorielles sont altérées (par exemple, arythmie cardiaque, paralysie intestinale, faiblesse de la vessie ou dysfonction érectile.

Symptômes concomitants de neuropathie diabétique
La neuropathie diabétique peut se manifester de différentes manières, selon les nerfs affectés. Habituellement, cela se produit sous la forme de sensations anormales liées aux nerfs («paresthésie»), ce qui signifie que les personnes touchées ressentent des picotements ou une sensation de brûlure. Parfois, des douleurs dites neuropathiques surviennent également. Les personnes touchées décrivent généralement cela comme une douleur soudaine et lancinante, souvent associée à des sensations de brûlure ou de picotements. Souvent, cette douleur s'aggrave la nuit et prive régulièrement les personnes touchées de leur sommeil. Dans de rares cas, une paralysie ou un engourdissement peuvent également survenir dans certains muscles ou zones de la peau.
Lisez aussi: Brûler dans les doigts
Même s'il existe théoriquement un large spectre de symptômes possibles de neuropathie diabétique, cette maladie se manifeste souvent selon un certain schéma: tout d'abord, les pieds et les jambes sont touchés, dans lesquels des sensations douloureuses sous forme de picotements et de brûlures ou une sensation de froid perturbé sont ressenties encore et encore. - et la perception de la chaleur est remarquée. Au fil du temps, des douleurs lancinantes récurrentes (douleur neuropathique) se rejoignent et les symptômes se propagent aux mains et aux bras. Si aucun traitement approprié n'est instauré, une paralysie ou un engourdissement des extrémités peuvent survenir.
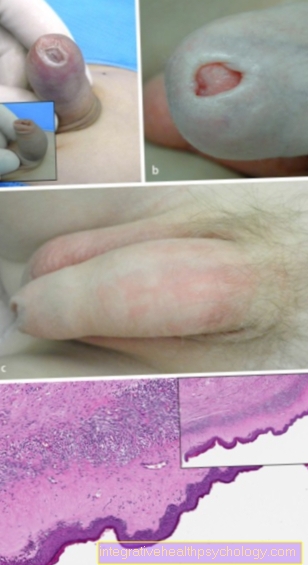
La sensibilité réduite de la peau des pieds et des jambes peut également conduire à une maladie secondaire compliquée: le pied diabétique. Cela conduit initialement à un étrange désalignement du pied. En effet, le poids est déplacé de manière inhabituelle en réponse aux nerfs sensoriels endommagés du pied. Au fur et à mesure que la maladie progresse, des cloques, écorchures et autres plaies apparaissent sans que la personne concernée puisse se souvenir d'une cause. La raison en est la neuropathie diabétique: en raison de la réduction de la sensibilité cutanée, le pied est repositionné moins souvent et le poids est moins fréquemment déplacé vers différentes parties du pied. Ainsi, sur une période plus longue, une forte pression est exercée sur la même zone du pied, ce qui peut entraîner une irritation cutanée et, au fil du temps, des plaies ouvertes.
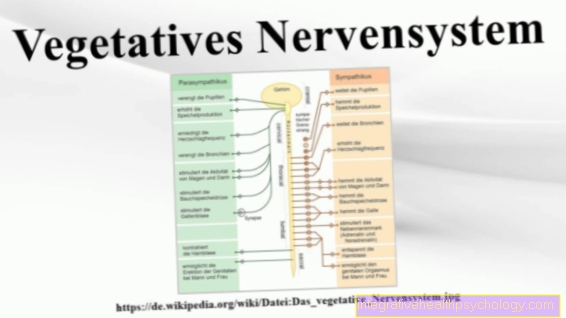
Les symptômes de la neuropathie diabétique autonome doivent être considérés indépendamment de cela. Ceux-ci incluent des courses ou des trébuchements occasionnels du cœur, une transpiration réduite ou accrue, la diarrhée et la constipation, des ballonnements réguliers avec éructations et un dysfonctionnement érectile.
La neuropathie diabétique est-elle curable?
Bien que la neuropathie diabétique ne soit pas vraiment guérissable, l'évolution de la maladie peut être influencée positivement dans certaines circonstances dans la mesure où la personne concernée ne ressent plus aucun symptôme associé. Cependant, cela n'est possible que si la neuropathie est reconnue très rapidement et traitée rapidement. Un traitement discipliné et efficace du diabète sucré sous-jacent est tout aussi important. À des stades plus avancés, même avec ces mesures, une absence totale de symptômes peut ne pas être possible, mais au moins une nette amélioration peut être obtenue. Ces aspects montrent clairement à quel point il est important de suivre systématiquement un traitement contre le diabète et de subir des contrôles réguliers.
Quelle est l'évolution de la neuropathie diabétique?
L'évolution de la neuropathie diabétique est très variable et fortement dépendante de la qualité du contrôle glycémique. Si cela est fait de manière cohérente et disciplinée, la progression des lésions nerveuses peut souvent être ralentie ou même complètement arrêtée et les symptômes réduits au minimum. Certaines personnes atteintes de diabète et de neuropathie ne présentent même aucun symptôme. En règle générale, cependant, une progression lente de la neuropathie et par conséquent également des symptômes associés peut être observée. Il est d'autant plus indispensable de respecter les intervalles recommandés pour les bilans! Pour éviter le développement d'un syndrome du pied diabétique, vous devez vérifier régulièrement vos pieds (en particulier la plante de vos pieds et d'autres points de pression tels que les orteils et les talons) pour des irritations cutanées ou même des zones ouvertes.
Traitement de la neuropathie diabétique
Comme les lésions nerveuses une fois qu'elles se sont produites ne peuvent pas être inversées, l'accent est mis sur la prévention de la progression des lésions et la minimisation des symptômes. La mesure la meilleure et la plus efficace pour la prévention et en même temps également pour le traitement de la neuropathie diabétique est l'ajustement optimal de la glycémie. Éviter l'alcool et la nicotine a également une influence positive sur l'évolution de la maladie. Il existe différentes options thérapeutiques pour freiner la paresthésie, les défaillances fonctionnelles et la douleur, dont le choix doit être fait en consultation avec le médecin traitant (généralement médecin de famille, diabétologue et neurologue). En plus du traitement médicamenteux (voir ci-dessous), il existe également la physiothérapie (en particulier pour les symptômes de paralysie), la stimulation nerveuse électrique (TENS) ou les traitements par le froid et la chaleur.
En savoir plus sur: Électrothérapie TENS
Quels médicaments sont utilisés pour la neuropathie diabétique?
Les principaux médicaments utilisés pour la neuropathie diabétique sont les médicaments contre le diabète. Ce n'est qu'avec un contrôle optimal et cohérent de la glycémie que la progression de la neuropathie diabétique peut être soutenue et les symptômes qui l'accompagnent atténués ou même complètement éliminés. Selon le type de diabète, des seringues à insuline et / ou des médicaments pouvant être administrés par voie orale sont utilisés. Ceux-ci sont discutés plus en détail dans l'article correspondant sur le traitement du diabète.
Vous pouvez trouver plus d'informations sur les médicaments contre le diabète à l'adresse: Thérapie du diabète
Les antidépresseurs tricycliques jouent un rôle central dans le traitement des sensations anormales et des douleurs neuropathiques. Le nom vient du fait que ces substances étaient initialement utilisées pour traiter la dépression, et ce n'est que plus tard que leur effet positif sur la douleur nerveuse a été découvert. Les représentants les plus courants de cette classe de médicaments sont l'amitriptyline, l'imipramine et la nortryptiline. Si des maladies secondaires dénoncent leur utilisation ou si leur utilisation a causé des effets secondaires excessifs, la carbamazépine peut être prescrite comme alternative. Une autre alternative consiste à appliquer de la crème à la capsaïcine sur les zones touchées, mais beaucoup de personnes touchées ne la tolèrent pas trop bien. Les recherches actuelles portent sur le développement de substances qui non seulement traitent la douleur, mais pourraient également influencer les dommages structurels du nerf. Jusqu'à présent, cependant, un effet positif n'a été prouvé que pour l'administration intraveineuse (c'est-à-dire administrée par perfusion) d'acide α-lipoïque.
Durée de la neuropathie diabétique
Puisque la neuropathie diabétique, selon l'état actuel des choses, doit être classée comme incurable, mais dans le meilleur des cas contrôlable, elle accompagnera malheureusement les personnes atteintes pendant toute la vie. Cependant, après un contrôle optimal de la glycémie et le début du traitement de la douleur, des améliorations significatives des symptômes peuvent souvent être obtenues en quelques semaines. Souvent, cependant, il y a une augmentation et une diminution cycliques des symptômes avec le temps, ce qui nécessite alors une flexibilité correspondante dans la posologie du médicament.
Diagnostic de la neuropathie diabétique
Le point de départ pour établir un diagnostic sont les sentiments de la personne touchée: ses descriptions des symptômes peuvent donner au médecin des informations importantes pour savoir si les symptômes sont le plus probablement dus à une neuropathie diabétique ou si d'autres causes sont plus évidentes. Les patients diabétiques devraient consulter leur diabétologue ou neurologue une fois par an pour faire vérifier l'état de leurs nerfs, même sans symptômes. Le médecin effectuera d'abord quelques tests fonctionnels simples avec lesquels il vérifiera les différentes sensations sensorielles (douleur, toucher, vibration et température) de la peau et des réflexes.Cet examen est généralement commencé sur les jambes, car c'est là que la neuropathie diabétique prend naissance chez la plupart des gens. Si l'examen physique révèle la présence d'une neuropathie diabétique, des examens complémentaires peuvent être effectués pour confirmer la suspicion et déterminer l'étendue des dommages. Il s'agit notamment de l'électromyographie (EMG) et de l'électroneurographie (ENG) avec mesure de la vitesse de conduction nerveuse (NLG). En cas de suspicion de neuropathie diabétique autonome, d'autres méthodes d'examen sont utilisées: les arythmies cardiaques peuvent être examinées, par exemple, à l'aide d'un ECG de 24 heures, tout en suspectant une instabilité circulatoire à l'aide d'un test dit de Schellong (mesures répétées de la pression artérielle avant et après le lever rapide d'une position couchée) peuvent être évalués.
Détermination de la vitesse de conduction nerveuse
La mesure de la vitesse de conduction nerveuse dans le cadre d'une électroneurographie (ENG) est probablement la méthode d'examen par appareil la plus courante pour diagnostiquer et surveiller la neuropathie diabétique. Pour ce faire, deux électrodes sont collées sur des zones de la peau sous lesquelles passe un seul et même nerf. Une impulsion électrique est alors émise via l'une des électrodes et le temps écoulé jusqu'à ce que le signal arrive à la seconde électrode est alors mesuré. La comparaison avec des valeurs normales ou avec des valeurs d'examens précédents fournit alors des informations sur la présence de lésions nerveuses ou sur l'évolution de l'état du nerf par rapport à l'examen précédent. La vitesse de conduction nerveuse peut également être déterminée dans le cadre de l'électromyographie: à cet effet, le nerf à examiner est stimulé avec une électrode puis la force et le retard de la réponse musculaire sont mesurés à l'aide d'une électrode musculaire.
Quel est le degré d'incapacité de la polyneuropathie diabétique?
La question du degré d'incapacité dans la polyneuropathie diabétique ne peut pas être résolue de manière générale. La classification dépend de divers facteurs, notamment de l'ampleur de la déficience causée par la polyneuropathie et de la quantité de traitement nécessaire pour la maladie diabétique sous-jacente. En principe, peu importe qu'il s'agisse de diabète de type 1 ou de type 2, mais le type 1 est généralement associé à un effort plus important en raison des injections d'insuline absolument nécessaires.
Sur la base de ces considérations, par exemple, un diabétique de type 1 sans autres maladies graves et sans dommages consécutifs (comme une polyneuropathie diabétique) est actuellement classé à un degré d'invalidité de 40. Un degré d'invalidité d'au moins 50 correspond à une invalidité grave et, selon l'ordonnance sur les soins de santé, nécessite plus de trois injections d'insuline par jour, un ajustement indépendant de la dose d'insuline au taux de sucre dans le sang auto-mesuré et de graves changements de mode de vie. Le petit mot «aussi» est ici décisif: même si les personnes concernées soutiennent que les mesures quotidiennes de glycémie et les injections d'insuline représentent une réduction significative du mode de vie, ces étapes sont considérées par les législateurs comme déjà cochées dans le paragraphe précédent. Par conséquent, pour un degré d'invalidité de 50 incisions supplémentaires, comme la polyneuropathie ou le syndrome du pied diabétique, doit exister.
Causes de la neuropathie diabétique
Comme son nom l'indique, la cause de la neuropathie diabétique est, par définition, le diabète. Les lésions nerveuses sont basées sur une augmentation permanente de la glycémie, comme cela peut être le cas avec le diabète sucré non traité ou mal traité. L'effet dommageable n'affecte pas le sucre (Glucose) lui-même, mais à l'un de ses produits de dégradation, le méthylglyoxal. Ceci est encore décomposé dans le corps par certaines enzymes, qui, cependant, sont submergées par des taux de sucre dans le sang constamment élevés. À long terme, par conséquent, le méthylglyoxal s'accumule, ce qui perturbe les processus de transport d'ions finement régulés dans les cellules nerveuses et altère ainsi leur fonctionnalité. Des recherches sont actuellement menées sur des principes actifs susceptibles d'abaisser les niveaux de méthylglyoxal.