Thérapie de la douleur
introduction
Le terme thérapie de la douleur résume toutes les procédures qui contribuent au soulagement de la douleur aiguë ou chronique.
La thérapie de la douleur utilise de nombreuses options différentes qui peuvent être sélectionnées et adaptées individuellement en fonction du type de douleur et du patient.

Qu'est-ce qu'une douleur
La douleur décrit une expérience sensorielle et émotionnelle désagréable associée à un (potentiel) Dommages aux tissus corporels.
La douleur aiguë a une fonction d'avertissement. Par exemple, si vous touchez le dessus du poêle chaud, la douleur qui survient rapidement fait que votre main se retire.
Sans perception de la douleur, le corps court un plus grand risque de blessure. Un exemple est celui des diabétiques dont les nerfs sont déjà endommagés par la maladie. Ils perdent souvent des douleurs dans les jambes, ce qui signifie que les blessures aux pieds et au bas des jambes passent souvent inaperçues. Dans de nombreux cas, les lésions ne sont pas remarquées avant la mort du tissu.
En revanche, la douleur chronique est souvent un problème. La douleur chronique survient lorsque la douleur persiste depuis plus de 3 à 6 mois. Dans ce cas, la douleur a perdu sa fonction d'alerte et a un impact massif sur la qualité de vie du patient. Un exemple est la douleur fantôme, dans laquelle les patients ressentent de la douleur dans un membre amputé. Une thérapie de la douleur adaptée prend une grande partie de la souffrance de ces personnes.
Principes de la thérapie de la douleur
Les différentes méthodes qui peuvent être utilisées pour traiter la douleur fonctionnent de manière très différente. En conséquence, la douleur peut être modulée et supprimée de différentes manières.
Les analgésiques individuels peuvent, par exemple, être périphériques, c'est-à-dire s'attachent aux récepteurs de la douleur qui sont situés directement au point d'origine de la douleur, mais ils peuvent également être centraux, c'est-à-dire affectent le développement de la douleur dans le cerveau et la moelle épinière.
Les analgésiques plus faibles suppriment généralement la formation de substances messagères qui irritent les terminaisons nerveuses et génèrent ainsi de la douleur. Un représentant bien connu de ce groupe est le paracétamol, qui inhibe une enzyme spécifique, la cyclooxygénase. Cette enzyme produit certaines substances auxquelles les terminaisons nerveuses répondent par la douleur.
Les analgésiques plus puissants, tels que les opioïdes, agissent d'une part sur les récepteurs de la douleur dans la moelle épinière et d'autre part sur les récepteurs de la douleur dans le cerveau.
Dans la moelle épinière, ils atténuent la transmission de la douleur en occupant les récepteurs des voies nerveuses conductrices de la douleur et en activant les voies analgésiques.
Dans le cerveau, ils provoquent une modification de la perception de la douleur dans la zone cérébrale responsable de cela, le thalamus. Il y a une forte densité de récepteurs de la douleur là-bas, de sorte que les analgésiques peuvent bien attaquer là-bas et conduire à un amortissement du traitement de la douleur.
Système au niveau de l'OMS
L'Organisation mondiale de la santé (anglais: Organisation mondiale de la santé, OMS) a conçu un schéma en quatre étapes pour le traitement de la douleur, qui a été initialement développé pour les patients atteints de tumeurs, mais qui est également utilisé pour traiter d'autres types de douleur:
- Stade 1: les analgésiques dits non opioïdes sont utilisés dans la première étape du traitement de la douleur qui n'est pas trop sévère, c'est-à-dire Analgésiques n'appartenant pas à la classe des opioïdes. Ceux-ci incluent par exemple Paracétamol, métamizole et diclofénac.
Ces analgésiques sont associés à ce que l'on appelle des adjuvants.Ce sont des médicaments qui ne soulagent pas la douleur eux-mêmes, mais sont destinés à réduire les effets secondaires des analgésiques. Ceux-ci inclus Inhibiteurs de la pompe à protons pour protéger l'estomac, laxatifs pour détendre l'intestin et prévenir la constipation (Constipation) et les antiémétiques, censés réduire les nausées et les vomissements.
Il peut également être combiné avec des coanalgésiques. Les coanalgésiques eux-mêmes n'ont pas non plus d'effet analgésique, mais ils peuvent augmenter l'effet des analgésiques. Ce groupe comprend certains antidépresseurs et médicaments antiépileptiques.
- Niveau 2: dans le cas d'une douleur plus intense, le niveau 2 du schéma de niveau de l'OMS combine les non-opioïdes de niveau 1 avec des opioïdes de faible puissance. Les opioïdes de faible puissance appartiennent déjà à la classe des opioïdes, mais n'ont qu'une puissance moyenne parmi ceux-ci. Ceux-ci comprennent le tramadol, la tilidine / naloxone et la codéine. Au niveau 2 également, des adjuvants et des coanalgésiques sont utilisés en plus du traitement de la douleur.
- Niveau 3: Si la douleur est très intense, le niveau 3 du schéma de niveau de l'OMS est utilisé. Au lieu des opioïdes de faible puissance, les opioïdes de forte puissance sont combinés avec les analgésiques non opioïdes de niveau 1.
Les opioïdes très puissants se caractérisent par un effet analgésique très puissant. Cette classe comprend par exemple Fentanyl, buprénorphine, morphine, oxycodone et hydromorphone. L'association avec des coanalgésiques et des adjuvants est également obligatoire à ce stade.
- Stade 4: Les états douloureux les plus sévères nécessitent souvent des méthodes thérapeutiques invasives. Les analgésiques sont injectés directement sur le site d'action souhaité en utilisant certaines méthodes.
Le niveau 4 comprend donc l'anesthésie péridurale (PDA) et la rachianesthésie (SPA), dans laquelle le médicament contre la douleur est appliqué près de la moelle épinière via une canule, ainsi qu'une anesthésie locale périphérique, dans laquelle les nerfs peuvent être bloqués directement via un cathéter. En outre, des méthodes telles que la stimulation de la moelle épinière (anglais: Stimulation de la moelle épinière, SCS) au niveau 4.
Procédures anesthésiques régionales
Anesthésie péridurale (PDA)
L'anesthésie péridurale ou encore l'anesthésie péridurale fait partie des procédures anesthésiques régionales.
Il est souvent utilisé pour traiter la douleur chronique et la douleur postopératoire sévère. Le PDA est également populaire comme méthode de traitement de la douleur en obstétrique.
A cet effet, on injecte au patient un analgésique dans l'espace dit péridural, c'est-à-dire l'espace entre les gaines du canal rachidien. Le médicament n'est pas injecté directement dans la moelle épinière comme on le croit généralement.
Cependant, il se propage de l'espace épidural lui-même à la moelle épinière, où il engourdit ensuite les nerfs qui y circulent. Le médicament contre la douleur peut être administré une fois, par exemple à des fins chirurgicales, mais il peut également être répété encore et encore via un cathéter à demeure. Le patient peut également contrôler cela individuellement en fonction de son état de douleur actuel. Cette procédure est appelée anesthésie péridurale contrôlée par le patient (anglais: analgésie péridurale contrôlée par le patient, PCEA).
Anesthésie rachidienne (SPA)
L'anesthésie rachidienne est similaire à l'anesthésie péridurale et fait également partie des procédures d'anesthésie régionale. L'analgésique est injecté directement dans l'espace où courent les nerfs de la moelle épinière.
Pour que la moelle épinière ne soit pas blessée, l'anesthésie rachidienne n'est effectuée que dans la région des vertèbres lombaires, où la moelle épinière s'est déjà arrêtée et que seuls les nerfs se dirigent vers le membre inférieur. Ceux-ci échappent à l'aiguille lorsque l'analgésique est injecté, de sorte que le risque de blessure est faible.
L'anesthésie rachidienne est souvent utilisée à des fins chirurgicales, car le besoin d'analgésiques après l'opération est moindre sous anesthésie locale. De plus, la procédure est moins stressante pour l'organisme, ce qui est particulièrement important pour les patients atteints de maladies cardiovasculaires.
Anesthésie par conduction périphérique (PLA)
Dans l'anesthésie par conduction périphérique, certains faisceaux nerveux sont bloqués par un analgésique administré localement. Ceci est utilisé, par exemple, lorsque des conditions douloureuses sévères sont à prévoir après une opération.
En savoir plus à ce sujet sous Cathéter fémoral
Anesthésie du plexus brachial
Le soi-disant plexus brachial est un plexus de nerfs dans la région de l'aisselle qui se compose des nerfs qui alimentent le bras. Lors d'une intervention chirurgicale au niveau de l'épaule ou du bras, ce réseau nerveux peut être bloqué de manière ciblée afin de soulager le patient de la douleur.
Il existe différentes voies d'accès pour cela, à savoir d'une part directement sous la clavicule (accès infraclaviculaire), dans la région du cou (accès interscalène) ou près de l'aisselle (accès axillaire).
L'une des trois approches est choisie en fonction du lieu de l'intervention. Ensuite, la position optimale de l'aiguille est déterminée au moyen d'une sonde électrique. A cet effet, des impulsions électriques sont émises, qui conduisent à la contraction des muscles lorsqu'ils sont émis dans la zone du plexus nerveux. Dès que cette position a été trouvée, l'analgésique peut y être appliqué.
Ceci est également possible sous la forme d'une analgésie contrôlée par le patient, c.-à-d. le patient peut utiliser une pompe pour contrôler le moment où une dose d'analgésique est à nouveau administrée. Cependant, lors de l'utilisation de cette procédure, la paralysie du plexus brachial peut survenir comme une complication si les nerfs sont blessés.
En savoir plus sur le sujet sur: Anesthésie du plexus brachial
Plexus lombo-sacré
Le plexus lombo-sacré est le corrélat du plexus brachial du membre inférieur. Ce réseau de nerfs alimente les jambes et la région pelvienne.
En cas d'interférence avec la cuisse, le genou ou le bas de la jambe, le plexus lombo-sacré peut être bloqué de la même manière que le plexus brachial. Pour ce faire, l'analgésique est injecté dans l'aine près de la grande artère de la jambe.
En savoir plus sur le sujet: Anesthésie régionale
Gestion de la douleur non médicamenteuse
Stimulation de la moelle épinière (SCS)
La stimulation de la moelle épinière utilise la physiologie de la transmission de la douleur. Cette procédure appartient au groupe des procédures dites neuromodulatives. A cet effet, une électrode est insérée dans l'espace épidural du patient, via laquelle des impulsions électriques peuvent alors être émises.
Le patient peut contrôler lui-même la force des impulsions et l'adapter à ses besoins. D'une part, les courants électriques stimulent les cellules nerveuses analgésiques de la moelle épinière, d'autre part, les impulsions se superposent aux impulsions douloureuses qui sont normalement transportées vers le cerveau via les mêmes cellules nerveuses.
Cependant, comme ces cellules nerveuses ont déjà été excitées par les impulsions électriques, elles ne peuvent pas transmettre la douleur en même temps, de sorte que la perception de la douleur est supprimée.
Stimulation nerveuse électrique transcutanée (TENS)
La stimulation nerveuse électrique transcutanée est basée sur un principe similaire à la stimulation de la moelle épinière décrite précédemment.
Avec TENS, cependant, les électrodes adhésives sont collées directement sur la zone douloureuse.
Les impulsions électriques qui peuvent être émises via les électrodes stimulent les nerfs de cette zone, qui conduisent ensuite les impulsions vers la moelle épinière. Là, les stimuli créés artificiellement entrent en compétition avec les impulsions de douleur et garantissent que celles-ci ne peuvent plus être transmises au cerveau en pleine puissance.
En outre, les voies de douleur inhibitrices sont activées avec TENS ainsi qu'avec la stimulation de la moelle épinière, qui suppriment en outre la transmission de la douleur.
Chordotomie
La chordotomie est l'une des procédures dites neuroablatives. Les fibres des voies conductrices de la douleur dans la moelle épinière sont spécifiquement coupées. Cela se fait à l'aide d'une sonde qui efface les fibres douloureuses avec de la chaleur ou du courant électrique.
La chordotomie est surtout utilisée chez les patients atteints de tumeurs qui souffrent de douleurs intenses qui ne peuvent être contrôlées autrement. En particulier, la douleur qui ne survient que d'un côté du corps peut être bien traitée avec cette procédure, car généralement seules les fibres d'un côté de la moelle épinière sont coupées. Cela conduit à une perte de sensation de douleur du côté opposé du corps, lorsque les fibres se croisent dans la moelle épinière.
Théoriquement, les voies de la douleur dans les deux moitiés du corps peuvent également être coupées, mais cela augmente le risque de blesser d'autres voies nerveuses importantes, c'est pourquoi la chirurgie unilatérale est toujours préférée. Le patient est efficacement soulagé de la douleur, mais la sensation de douleur peut revenir avec le temps. Ceci s'explique par l'activation de voies alternatives de la douleur.
Cryoanalgésie
Cryoanalgésie (glaçage) est utilisé en particulier pour le traitement de la douleur chronique dans la région de la colonne vertébrale. Le nerf souhaité est exposé à un froid extrême à l'aide d'une sonde spéciale (environ -65 ° C) exposés.
Cela conduit à la destruction du nerf, de sorte que la perception de la douleur dans sa zone d'approvisionnement disparaît. Cependant, il est possible que le nerf se rétablisse après un certain temps.
Massage thérapeutique
Certaines techniques de massage peuvent également avoir un effet positif sur les symptômes de la douleur.
Le massage améliore l'apport sanguin aux tissus, ce qui signifie que les substances irritantes pour les nerfs et les déchets des cellules sont éliminés plus rapidement. Cela améliore l'état métabolique des muscles.
Les huiles de massage et les onguents à l'arnica, au romarin, à la griffe du diable ou au pin améliorent également la circulation sanguine dans les tissus. De plus, la réflexologie et l'acupression peuvent influencer les organes internes, ce qui peut contribuer à la relaxation et au soulagement de la douleur dans ces zones.
L'application directe de chaleur peut également aider à soulager la douleur, car la chaleur favorise également la circulation sanguine et la relaxation des muscles. Par exemple, des bouillottes, des pansements chauffants (par exemple ThermaCare®) ou des oreillers chauffants sont disponibles.
Thérapie de la douleur à base de plantes
Dans le domaine de la phytothérapie, il existe certaines préparations qui peuvent soulager la douleur. Cela s'applique particulièrement aux douleurs dans le système musculo-squelettique, c'est-à-dire aux douleurs musculaires et articulaires. Les préparations à base de plantes sont généralement appliquées sur les zones touchées sous forme de pommades ou d'huiles.
arnica
L'arnica a un effet anti-inflammatoire et analgésique. L'ingrédient responsable de ceci est l'hélénanine. L'arnica est particulièrement utilisée pour l'inflammation des muqueuses, les ecchymoses, les problèmes musculaires et articulaires.
Souhaitez-vous en savoir plus sur ce sujet? Lisez notre prochain article ci-dessous: Arnica
Griffes du diable
La racine de la griffe du diable a fait ses preuves en particulier dans le traitement des maux de dos causés par l'usure.
L'ingrédient qui détermine son efficacité est l'harpagoside. Cela conduit à l'inhibition de la formation de substances messagères pro-inflammatoires qui irritent les terminaisons nerveuses.
Cela conduit également à la formation d'oxyde nitrique, qui améliore la circulation sanguine, et à la formation de prostaglandines. Les prostaglandines sont des hormones tissulaires qui i.a. Supprimez les processus inflammatoires.
La griffe du diable convient pour le traitement de la douleur chronique, mais pour le traitement de la douleur aiguë, car il faut plusieurs jours pour atteindre sa pleine force.
Êtes-vous plus intéressé par ce sujet? En savoir plus à ce sujet sous: Griffes du diable
poivre de Cayenne
Le piment de Cayenne contient l'ingrédient actif capsaïcine. Lorsqu'elle est appliquée sur les parties douloureuses du corps, la capsaïcine active initialement les fibres douloureuses, qui se manifestent par une brûlure initiale et un réchauffement de la peau.
En fin de compte, cependant, la capsaïcine supprime la libération de substances messagères analgésiques, ce qui réduit la perception de la douleur. De plus, la capsaïcine a un effet anti-inflammatoire.
Le piment de Cayenne est utilisé pour traiter les maux de dos, les tensions musculaires douloureuses, ainsi que les douleurs causées par le zona et les lésions nerveuses diabétiques (neuropathie diabétique).
Vous pouvez lire des informations plus détaillées sur ce sujet dans notre prochain article: Poivre de Cayenne
Écorce de saule
L'écorce de saule contient l'ingrédient actif salicine, qui est métabolisé en acide salicylique dans le corps.
L'acide salicylique est également contenu dans l'aspirine, un médicament bien connu, ce qui explique l'effet semblable à l'aspirine de l'écorce de saule. L'écorce de saule a des effets anti-inflammatoires, antipyrétiques et analgésiques.
Il est particulièrement adapté au traitement des maux de dos chroniques ou des maux de tête. Il n'est pas utilisé pour la douleur aiguë, car cela peut prendre quelques jours avant que l'effet complet ne soit atteint.
Êtes-vous intéressé par ce sujet? Vous pouvez en savoir plus à ce sujet dans notre prochain article sous: Écorce de saule
Thérapie psychologique de la douleur
La psychothérapie et la thérapie comportementale jouent un rôle qui ne doit pas être ignoré, en particulier dans le traitement de la douleur chronique. Les schémas psychologiques contribuent de manière significative à la chronification de la douleur, ce qui crée un cercle vicieux dont il est difficile de sortir.
En principe, la douleur est toujours évaluée émotionnellement dans le cerveau. Cela se produit dans le système limbique, une partie spéciale du cerveau. C'est là qu'il est décidé si le patient a des stratégies d'adaptation positives pour faire face à sa douleur ou s'il réagit de manière pessimiste, dépressive ou agressive à sa douleur.
L'attitude du patient face à la douleur joue donc un rôle majeur. La fixation mentale sur la douleur et l'humeur dépressive contribuent au fait que la douleur est perçue plus intensément et disparaît plus lentement ou pas du tout.
De plus, la peur d'une douleur renouvelée ou plus forte se développe souvent, ce qui conduit à un comportement d'évitement et à une tension inconsciente dans les muscles. Cela conduit à des crampes et à une mauvaise posture, ce qui favorise le développement de nouvelles douleurs et l'aggravation de la douleur existante.
Il est donc important de prendre des contre-mesures à un stade précoce, notamment en cas de douleur chronique, en montrant le comportement analgésique du patient. Celles-ci incluent, par exemple, des techniques de relaxation telles que la relaxation musculaire progressive, l'entraînement autogène ou l'hypnose.
Relaxation musculaire progressive
Avec la relaxation musculaire progressive, les différentes parties musculaires du corps sont consciemment tendues les unes après les autres, puis à nouveau consciemment détendues.
Cela devrait conduire le patient à une meilleure conscience corporelle et à se détendre activement. Le durcissement et la tension dans les muscles peuvent être relâchés à long terme, ce qui réduit la douleur.
Cette procédure convient également pour réduire le stress et a un effet particulièrement positif sur les maux de dos.
Vous pouvez trouver des informations détaillées sur ce sujet à l'adresse: Relaxation musculaire progressive
Entraînement autogène
L'entraînement autogène sert également à améliorer la conscience corporelle. Le patient apprend à s'influencer lui-même et sa perception, ce qui doit conduire à une relaxation générale.
Comme pour la relaxation musculaire progressive, d'une part la tension dans le système musculo-squelettique peut être relâchée, mais d'autre part la fonction des systèmes organiques peut également être influencée.
Thérapie multimodale de la douleur
La thérapie multimodale de la douleur combine différentes approches de thérapie de la douleur dans une procédure commune. Elle concerne en particulier les patients souffrant de douleurs chroniques ou vise à prévenir la chronification chez les patients à haut risque de chronification.
A cet effet, les patients sont soumis à un traitement de 7 jours à 5 semaines maximum, qui est pris en charge par différents services spécialisés. La thérapie multimodale de la douleur comprend des approches de traitement psychologique, psychosomatique, comportemental, mais aussi professionnel et interne. Le patient est ainsi pris en charge de manière globale et, en plus de la thérapie classique de la douleur, apprend, entre autres, Stratégies d'adaptation pour faire face à sa douleur, ce qui peut avoir un effet positif sur les symptômes de la douleur.
Le traitement multimodal de la douleur est indiqué lorsque la douleur du patient ne peut être gérée d'aucune autre manière, qu'il développe une douleur de plus en plus intense, a besoin de plus de médicaments, doit voir un médecin plus souvent et a des comorbidités qui rendent le traitement de la douleur difficile.
Ce principe s'est avéré particulièrement utile pour les patients souffrant de maux de dos. Si le mal de dos persiste pendant plus de six semaines, il est essentiel de vérifier si le patient pourrait bénéficier d'un traitement multimodal de la douleur.
Lisez aussi notre article: Traitement de la douleur pour le dos
Quels médecins pratiquent le traitement de la douleur?
Outre la médecine d'urgence, la médecine de soins intensifs et l'anesthésie, la thérapie de la douleur est l'un des quatre sous-domaines de l'anesthésiologie. Par conséquent, la thérapie de la douleur chronique est principalement réalisée par des anesthésiologistes.La thérapie de la douleur fait partie intégrante de la formation des spécialistes en anesthésie et peut être choisie comme une spécialisation dans le domaine de l'anesthésie une fois celle-ci terminée.
En dehors de cela, dans le traitement de la douleur chronique au sens du concept aujourd'hui largement répandu de la thérapie multimodale de la douleur, les médecins d'une grande variété de spécialités, ainsi que d'autres professions médicales, travaillent toujours ensemble pour développer un concept de thérapie optimal pour le patient.
Quelle est la procédure pour le traitement ambulatoire de la douleur?
La première étape d'un traitement ambulatoire de la douleur consiste en une anamnèse approfondie de la douleur, y compris en ce qui concerne son timing et la fréquence des crises de douleur, ainsi qu'un examen physique ciblé ultérieur. Les patients sont également souvent invités à tenir un journal de la douleur afin de compléter les informations concernant les symptômes.
Sur la base de cela et sur la base des diagnostics adaptés aux plaintes individuelles, une procédure thérapeutique est alors développée, qui détermine le processus ultérieur. La thérapie de la douleur ambulatoire est basée sur le principe de la thérapie multimodale de la douleur, qui comprend une thérapie de la douleur à base de médicaments ainsi que des mesures physiothérapeutiques et physiques, ainsi que des techniques de relaxation. Tout cela se fait en coopération avec d'autres spécialités et professions médicales dans le but de libérer le plus possible la douleur du patient et de maintenir ainsi sa mobilité.
Lisez également l'article sur le sujet: Journal de la douleur
Quel est le processus de traitement de la douleur en milieu hospitalier?
En principe, le processus de traitement de la douleur en milieu hospitalier est similaire à celui d'un patient ambulatoire. Par rapport au traitement de la douleur ambulatoire, le traitement de la douleur en milieu hospitalier, principalement de 10 à 14 jours, peut être considéré comme plus intense. Une grande équipe de différentes spécialités médicales et de diverses autres professions médicales est disponible pour enquêter sur les causes de la douleur et développer le meilleur concept de traitement possible.
Cela inclut toujours des approches thérapeutiques psychosomatiques et psychologiques pour la gestion cognitive de la douleur chronique. Tout cela suit un concept adapté individuellement, ce qui signifie que le déroulement exact du traitement diffère d'un patient à l'autre.
Qu'est-ce qu'un journal de la douleur?
Afin de pouvoir développer une thérapie optimale de la douleur avec peu d'effets secondaires pour un patient souffrant de douleur chronique, il est important de connaître la douleur. L'intensité des plaintes au cours de la journée, l'influence de diverses activités et médicaments sur les symptômes, ainsi que les effets secondaires des médicaments utilisés doivent être précisément observés et ainsi compris.
Le soi-disant journal de la douleur convient pour cela, en tant que documentation écrite dans laquelle ces informations peuvent être collectées. En fin de compte, cela représente un progrès simple mais efficace et un contrôle de la thérapie, grâce auquel le réglage de la thérapie peut être amélioré et ajusté individuellement. En plus des informations personnelles, il contient toujours un calendrier avec des échelles dites analogiques visuelles, c'est-à-dire des échelles de douleur pour enregistrer la gravité de la douleur, ainsi qu'un aperçu des mesures thérapeutiques actuelles et des colonnes pour d'autres conditions et effets secondaires de la thérapie.
En savoir plus sur le sujet sur: Journal de la douleur
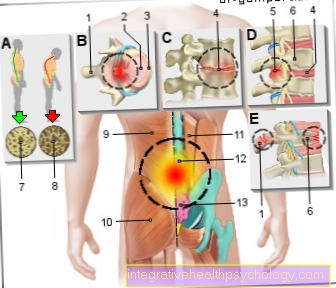
À quoi ressemble la thérapie des maux de dos?
Le mal de dos est souvent le résultat de plaintes complexes et chroniques. Les malformations congénitales et les processus d'usure dégénératifs acquis contribuent au développement des maux de dos. Traiter la cause des symptômes est donc souvent difficile et frustrant, de sorte que la thérapie de la douleur est généralement l'objectif. Cela se fait généralement dans le cadre d'une soi-disant thérapie multimodale de la douleur - une collaboration entre différents domaines spécialisés pour le meilleur traitement possible et la prévention de la douleur.
Ce qui est essentiel ici, c'est avant tout un comportement respectueux du dos au quotidien, ainsi qu'une activité sportive modérée - protéger le dos et ses muscles est contre-productif. Cependant, l'exercice et le sport ne sont souvent envisageables qu'avec une thérapie de la douleur à base de médicaments. Selon la gravité de la douleur dorsale, cela peut initialement être fait avec des analgésiques non opioïdes. L'accent est mis ici sur les médicaments anti-inflammatoires non stéroïdiens (AINS), qui comprennent l'ibuprofène et le diclofénac. Une douleur intense peut nécessiter l'utilisation d'opiacés faibles tels que le tramadol.
En plus de cette thérapie systémique de la douleur à base de médicaments, des thérapies par infiltration, des méthodes physiothérapeutiques et ostéothérapeutiques, ainsi que l'acupuncture, des méthodes de massage électrique et des approches psychologiques telles que l'entraînement autogène sont utilisées pour les maux de dos.
À quoi ressemble le traitement de la douleur pour la fibromyalgie?
Comme la thérapie d'autres formes complexes de douleur, la thérapie de la douleur de la fibromyalgie nécessite une approche multimodale. Celui-ci est composé de divers sous-domaines qui, en plus de la thérapie médicamenteuse de la douleur, comprennent également des méthodes psycho et physiothérapeutiques, ainsi que des procédures physiques, la formation des patients et des méthodes de relaxation. En ce qui concerne la thérapie pharmacologique, les antidépresseurs et les anticonvulsivants en particulier jouent un rôle important - les analgésiques traditionnels et les opioïdes seuls ne permettent souvent pas de soulager la douleur de manière satisfaisante.
En dehors de cela, la grande valeur de l'entraînement cardiovasculaire en termes de capacité aérobie pour les patients atteints de fibromyalgie est devenue claire. La pratique régulière de sports tels que la natation et la marche permet à de nombreux patients de soulager leurs symptômes. De plus, la thérapie par la chaleur corporelle complète a généralement un effet bénéfique.
Pour plus d'informations, consultez: Thérapie pour la fibromyalgie
À quoi ressemble le traitement de la douleur pour l'arthrose?
Le traitement de la douleur arthritique n'est souvent pas totalement satisfaisant même de nos jours. Cela est dû à la douleur complexe associée à l'arthrose d'une part, mais aussi à l'évolution progressive de la maladie d'autre part. Des intervalles sans douleur alternent avec des intervalles douloureux. Il en va de même pour la mobilité des articulations.
Équivalent à d'autres syndromes de douleur chronique, la thérapie multimodale de la douleur s'est finalement avérée être la meilleure méthode de traitement des symptômes arthritiques. Tout d'abord, il est important de fournir au patient des informations complètes sur l'évolution de la maladie et comment elle peut être influencée. Des sujets tels que le comportement approprié aux maladies, ainsi que l'activité physique et la fatigue physique dans la vie quotidienne sont également abordés.
En outre, différents groupes de substances pour les anti-inflammatoires et la réduction de la douleur jouent un rôle au niveau du médicament. En particulier, les anti-inflammatoires non stéroïdiens (AINS) et les glucocorticoïdes ont un effet analgésique et améliorent le diagnostic.
La thérapie de la douleur peut également être réalisée sous anesthésie locale. L'efficacité réelle des ingrédients actifs tels que la chondroïtine, la glucosamine et l'acide hyaluronique, cependant, n'a pas encore été clarifiée - différentes études sont parvenues à des résultats différents ici. D'autre part, les procédures physiques et les méthodes physiothérapeutiques, l'électrothérapie, l'hydro- et la balnéothérapie font partie intégrante de la thérapie de la douleur pour l'arthrose et apportent souvent un soulagement des symptômes. L'efficacité de l'acupuncture pour la douleur liée à l'arthrose dans l'articulation du genou a maintenant été prouvée, de sorte qu'elle est maintenant également utilisée dans le traitement de l'arthrose.
Pour plus d'informations, consultez: Thérapie de l'arthrose
À quoi ressemble la thérapie de la douleur pour le cancer?
Les maladies tumorales peuvent entraîner une douleur intense, en particulier au stade terminal. La douleur peut être de qualité différente, c'est pourquoi différents groupes de médicaments doivent être utilisés pour la soulager.
Il existe essentiellement trois types de douleur: la douleur due aux récepteurs Nozireceptor, qui est causée par la stimulation et les lésions des terminaisons nerveuses libres, peut être bien soulagée avec des anti-inflammatoires non stéroïdiens (AINS).
La douleur de compression, en revanche, qui résulte de la compression de tissus sensibles à la douleur et de leur croissance, peut être traitée relativement bien avec des opiacés.
Enfin, la douleur neuropathique est causée par des dommages directs aux nerfs et peut difficilement être contrôlée avec des analgésiques classiques. Les soi-disant co-analgésiques tels que les antidépresseurs et les neuroleptiques sont utilisés ici.
Les analgésiques sont administrés selon le schéma gradué de l'OMS et doivent être administrés à un rythme quotidien fixe avec l'intégration d'un médicament adéquat pour le traitement de la douleur cancéreuse. Les effets secondaires doivent également être traités ou évités en temps utile.