Pancréas sous-actif
définition
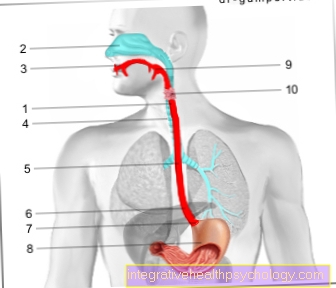
Le pancréas humain (le pancréas) est composé de deux parties appelées exocrine et endocrine.
La partie exocrine du pancréas produit des enzymes digestives et du bicarbonate et libère sa sécrétion dans l'intestin grêle par un conduit de sortie. Les enzymes sont utilisées pour décomposer les nutriments, tandis que le bicarbonate neutralise l'acide gastrique contenu dans la pulpe alimentaire.
Le système endocrinien produit soit de l'insuline, soit son homologue glucagon, en fonction de la glycémie actuelle. Ces hormones ne sont pas libérées dans les intestins, mais dans le sang.
Si l'une des deux ou les deux parties du pancréas est altérée dans sa fonction, l'expert parle d'une hypofonction pancréatique ou d'une insuffisance pancréatique. Souvent, une seule des deux parties présente une altération, de sorte que l'on parle d'une hypofonction exocrine ou endocrine du pancréas.
Ce dernier terme est cependant rarement utilisé, car il s'agit simplement de diabète sucré (production d'insuline limitée).

causes
Les causes d'un pancréas sous-actif sont extrêmement diverses. Si seule la partie endocrinienne (libérant de l'insuline) est affectée, cette hypofonction est liée à une maladie du diabète sucré.
Les cellules pancréatiques productrices d'insuline sont soit «usées» en raison de l'âge (diabète de type 2), soit attaquées par des autoanticorps (diabète de type 1).
Il en va différemment avec l'hypofonction pancréatique exocrine. Si elle survient déjà dans l'enfance, elle est généralement le résultat d'une fibrose kystique. Chez l'adulte, la cause la plus fréquente est de loin l'inflammation aiguë ou chronique du pancréas (pancréatite).
L'inflammation aiguë résulte le plus souvent d'une obstruction du canal commun de la vésicule biliaire et du pancréas par un calcul biliaire. Cela provoque l'accumulation de sécrétion et les enzymes qu'elle contient attaquent le pancréas lui-même.
L'inflammation chronique résulte principalement de la consommation chronique d'alcool.
diagnostic
En ce qui concerne le diagnostic d'un pancréas sous-actif, une distinction doit être faite entre les parties exocrine et endocrine de l'organe. Dans le cas des deux maladies, le médecin peut utiliser les antécédents médicaux (consultation du patient) et l'examen physique pour estimer la probabilité de la présence d'un pancréas sous-actif.
Si une hypofonction endocrinienne, c'est-à-dire une maladie du diabète sucré, est suspectée, divers tests sont effectués pour évaluer la fonctionnalité. Ils sont tous basés sur l'examen de la mesure dans laquelle le pancréas est capable de maintenir le taux de sucre dans le sang dans la plage normale.
La mesure du taux de sucre dans le sang à jeun le matin, la détermination de la valeur de l'HbA1c et la mise en œuvre d'un test oGTT (test oral de tolérance au glucose) conviennent pour cela.
Avec ce dernier, la personne testée reçoit une solution de boisson sucrée spéciale et une ou deux heures après, sa glycémie est mesurée.
Pour diagnostiquer une éventuelle insuffisance pancréatique exocrine, la concentration de l'enzyme digestive élastase-1 et de la chymotrypsine dans les selles est généralement mesurée. Une occurrence réduite de ces enzymes dans les selles suggère une production altérée dans le pancréas.
Cet examen est associé à un effort relativement faible et fournit généralement des résultats fiables de manière satisfaisante. Un test de sécrétine-pancréozymin peut être nécessaire dans des cas isolés. Après l'administration de ces hormones, la capacité de sécrétion du pancréas est vérifiée à l'aide d'une sonde poussée jusqu'à l'intestin grêle.
Qu'est-ce qu'une élastase de toute façon? Pour ce faire, lisez l'article: Élastase
Symptômes d'un pancréas sous-actif
Une hypofonction pancréatique endocrinienne présente des symptômes très variables selon la cause.
Si l'hypofonction est basée sur la destruction des cellules endocrines par des auto-anticorps (diabète sucré de type 1), les symptômes apparaissent souvent brutalement et évoluent parfois vers une situation potentiellement mortelle en quelques heures.
Les personnes concernées se plaignent généralement de transpiration, d'une envie d'uriner fortement accrue et d'une soif si forte qu'elles boivent parfois plus de cinq litres de liquide par jour!
Étant donné que l'hypofonction pancréatique endocrinienne aiguë peut entraîner un coma diabétique et même la mort, une aide médicale d'urgence doit être appelée immédiatement si des symptômes de ce type sont présents. Si, en revanche, l'hypofonction endocrinienne du pancréas est le résultat d'un affaiblissement de l'organe lié à l'âge, il s'agit généralement d'un processus à long terme qui prend des mois et des années.
Le problème est que les personnes touchées ne ressentent généralement aucun symptôme, tandis que l'augmentation du taux de sucre dans le sang due à l'hypofonction peut causer des dommages (par exemple, des dommages aux parois des vaisseaux sanguins ou aux nerfs).
Puisque les enzymes digestives ne sont plus produites en nombre suffisant en cas d'hypofonction exocrine du pancréas, des parties des nutriments fournis avec les aliments sont excrétées non digérées.
La graisse non digérée, par exemple, est excrétée avec les selles, ce qui la rend inhabituellement légère et malodorante. Ceci est connu comme une selle grasse.
Parfois, il y a aussi une diarrhée chronique, des douleurs abdominales et des flatulences. De plus, les graisses présentes dans les aliments provoquent souvent des nausées et des nausées.
Étant donné que non seulement les graisses, mais aussi les autres nutriments ne peuvent pas être complètement digérés, il y a finalement une perte de poids ou, chez les enfants, une prise de poids insuffisante («manque de croissance»).
Au fil du temps, certaines personnes ont une tendance accrue à saigner, comme des saignements de nez fréquents ou une tendance à des ecchymoses anormalement importantes. Cela est dû à l'absorption réduite de la vitamine K. Étant donné qu'une hypofonction exocrine du pancréas est souvent déclenchée par une inflammation du pancréas (pancréatite), certaines personnes touchées ressentent également les symptômes de cette inflammation en premier: une douleur abdominale supérieure en forme de ceinture qui peut irradier dans le dos est typique.
Plus à ce sujet: Symptômes d'insuffisance abdominale
traitement
Le traitement de l'hypofonction endocrinienne du pancréas (diabète sucré) vise à normaliser la glycémie.
Dans le cas du diabète de type 2, un traitement oral sous forme de comprimés est souvent possible; le médicament le plus couramment utilisé est la metformine.
Dans l'intervalle, cependant, il existe une large gamme de médicaments contre le diabète à usage oral, de sorte qu'une décision individuelle concernant le choix de l'ingrédient actif le plus approprié doit être prise en collaboration avec un interniste (diabétologue).
Dans les cas plus avancés, ainsi que dans le cas du diabète sucré de type 1, l'injection d'insuline est inévitable. Il existe différents schémas à cet effet, parmi lesquels le plus approprié doit être sélectionné avec le médecin. Les schémas avec des temps et des quantités d'injection très clairement définis ne demandent pas au patient de trop réfléchir, mais ils les limitent fortement en termes de nutrition et d'exercice physique.
Par conséquent, de tels programmes sont souvent utilisés par les personnes âgées. Les patients plus jeunes, en revanche, sont souvent plus satisfaits des régimes dits «intensifiés», qui nécessitent plus d'efforts organisationnels, mais offrent également une plus grande flexibilité.
Dans le cas d'une hypofonction pancréatique exocrine, l'élimination de la cause est de la plus haute importance.
La consommation d'alcool doit donc être réduite autant que possible ou, mieux encore, arrêtée.
Si un calcul biliaire est présent, il doit d'abord être retiré avec des mesures appropriées. Le traitement ultérieur est basé sur le remplacement des enzymes digestives insuffisamment produites. A cet effet, un mélange d'enzymes appelé pancréatine est obtenu à partir du pancréas de porcs. Alternativement, il existe également des préparations à base de plantes.
En plus des enzymes, les vitamines liposolubles A, D, E et K doivent également être remplacées dans les cas plus graves.
Veuillez également lire:
- Thérapie du diabète
- Médicaments contre le diabète sucré
Nutrition pour un pancréas sous-actif
Si vous êtes atteint d'un pancréas endocrinien sous-actif (diabète sucré), les règles nutritionnelles essentielles découlent du plan thérapeutique que vous devez élaborer avec votre diabétologue.
Il va sans dire que la surveillance de l'apport en glucides est particulièrement importante, car elle augmente particulièrement rapidement et fortement la glycémie.
Par conséquent, la consommation d'aliments sucrés doit être réduite autant que possible et, idéalement, surveillée par une auto-surveillance de la glycémie.
Étant donné que les protéines et les graisses augmentent le taux de sucre dans le sang plus lentement et moins fortement, leur part dans l'alimentation totale devrait être augmentée par rapport aux personnes en bonne santé. De plus, plusieurs petits repas par jour sont recommandés plutôt que quelques gros repas.
Avec l'hypofonction pancréatique exocrine, de nombreux patients ressentent un soulagement de leurs symptômes en réduisant la quantité de graisse dans leur alimentation. La graisse non digérée est la principale cause des manifestations désagréables de la maladie (diarrhée nauséabonde, maux d'estomac, flatulences).
Cependant, l'approvisionnement constant en enzymes de substitution avant les repas est d'une importance décisive pour le développement de la maladie afin de prévenir la malnutrition et les carences en vitamines.
Veuillez également lire: Régime alimentaire dans le diabète
Évolution de la maladie
Un pancréas sous-actif existant ne peut plus être inversé, qu'il s'agisse d'une déficience endocrinienne ou exocrine.
Mais même si les personnes touchées se voient aux prises avec la maladie pour le reste de leur vie, la majeure partie de l'évolution de la maladie peut être influencée de manière très positive avec les moyens disponibles aujourd'hui.
En particulier dans le cas d'une hypofonction endocrinienne (diabète sucré), les symptômes peuvent généralement être réduits au minimum absolu et le stress réel sur le patient est limité à la discipline thérapeutique extrêmement importante.
Néanmoins, au fil du temps, il y a généralement une détérioration progressive du fonctionnement de l'organe. Afin de pouvoir suivre ces derniers et leurs conséquences éventuelles, le respect constant des contrôles réguliers est fortement recommandé.
conséquences
La chose traîtresse à propos de l'hypofonction pancréatique endocrinienne (diabète sucré) est le fait qu'elle reste généralement sans aucun symptôme pendant une longue période et qu'elle provoque parfois de graves dommages consécutifs, ce qui conduit parfois à des événements potentiellement mortels.
Les conséquences de l'hypofonction endocrinienne comprennent la calcification vasculaire (qui peut plus tard conduire à des crises cardiaques ou des accidents vasculaires cérébraux), des lésions rénales (néphropathie diabétique), une altération de la vision (rétinopathie diabétique) ou des lésions du tractus nerveux (neuropathie diabétique). Un autre épisode de la
La maladie est le pied diabétique dans lequel la cicatrisation des plaies est altérée en raison de lésions diabétiques des vaisseaux et des nerfs.
Dans les cas graves, cette maladie secondaire peut même rendre nécessaire l'amputation individuelle des orteils ou même des membres.
Le respect discipliné des directives thérapeutiques et des contrôles réguliers par divers spécialistes (notamment diabétologues, ophtalmologistes, neurologues) peuvent ralentir considérablement la progression de ces séquelles!
L'hypofonction exocrine du pancréas entraîne souvent une perte de poids au fil du temps si les directives thérapeutiques ne sont pas suivies de manière adéquate (par exemple, une prise irrégulière des préparations de substitution avant les repas).
Bien que la perte de poids en soi ne soit pas si gênante pour certaines personnes atteintes, beaucoup sous-estiment les effets négatifs de la malnutrition à long terme: non seulement le corps absorbe moins d'énergie, mais l'absorption des vitamines liposolubles A, D, E et K est également limitée, la perte de poids s'accompagne d'une carence en vitamines.
Selon les fonctions de chaque classe de vitamines, cela peut entraîner une sensibilité accrue aux infections et une diminution de l'acuité visuelle (vitamine A), des os cassants (vitamine D) ou une tendance accrue à saigner (vitamine K).
Vous pourriez également être intéressé par ce sujet: Carence en vitamines